Categoría: Health Sciences and Medicine
REPORTE DE CASO
Brain abscess, the path to diagnosis: case report
Absceso cerebral, el camino hacia su diagnóstico: reporte de caso
Ronald Andrés Ganchozo Arévalo1, Angelo Andy Magallanes Bajaña2, Geovanna Paola Jaramillo Calderón3, Isis Micaela Zambrano Gilces4, Karla Andreina Calvas Torres5, Carlos Roberto Asencio Portugal6
1ACESS. Ecuador.
2CS Santa Lucía. Ecuador.
3Universidad Católica de Santiago de Guayaquil. Ecuador.
4Hospital General Monte Sinaí. Ecuador.
5Hospital Julius Doepfner Zamora. Ecuador.
6Hospital del niño Francisco Icaza Bustamante. Ecuador.
Citar como: Ganchozo Arévalo RA, Magallanes Bajaña AA, Jaramillo Calderón GP, Zambrano Gilces IM, Calvas Torres KA, Asencio Portugal CR. Brain abscess, the path to diagnosis. Case report. Salud, Ciencia y Tecnología - Serie de Conferencias. 2024; 3:725. https://doi.org/10.56294/sctconf2024725
Enviado: 12-12-2023 Revisado: 19-03-2024 Aceptado: 29-04-2024 Publicado: 30-04-2024
Editor: Dr. William Castillo-González ![]()
ABSTRACT
Brain abscess is a focal infection of the central nervous system (CNS), in which there are areas of localized cerebritis and central necrosis, surrounded by a well vascularized capsule. We present a 19-year-old case, with orobuccal and more recent cutaneous history, which starts with neurological symptoms. He is evaluated with laboratory tests and lumbar puncture without elucidating the etiology. Complementary neuroimaging tests were performed showing supratentorial lesions compatible with brain abscess. A sample was taken and the histopathological result determined infection by Staphylococcus Aureus. The patient was treated with antibiotic therapy, steroids and anticonvulsants with an immediate favorable evolution. He remains in controls. Brain abscess is a life-threatening disease that requires multidisciplinary management to achieve a timely diagnosis and management. Clinical manifestations are usually nonspecific, so the identification of the entity depends on neuroimaging studies and in case of infection, the diagnosis may require biopsy. Finally, treatment associates medical management with antibiotic therapy and neurosurgical intervention for drainage.
Keywords: Brain Abscess; Cerebritis; Intracranial Infection; Magnetic Resonance Imaging; Neuroinfection.
RESUMEN
El absceso cerebral es una infección focalizada del sistema nervioso central (SNC), en la que se encuentran áreas de cerebritis localizada y necrosis central, rodeadas por una cápsula bien vascularizada. Se presenta un caso clínico de 19 años, con antecedentes orobucal y más reciente, cutánea, el cual inicia con síntomas neurológicos. Es evaluado con análisis de laboratorio y punción lumbar sin dilusidar la etiología. Se realiza exámenes complementarios de neuroimagen evidenciando lesiones supratentoriales compatibles con absceso cerebral. Se toma una muestra cuyo resultado histopatológico determina infección por Staphylococcus Aureus. El paciente fue tratado con antibiótico terapia, esteroides y anticonvulsivantes con una evolución inmediata favorable. Se mantiene en controles. El absceso cerebral es una enfermedad potencialmente mortal, que requiere un manejo multidisciplinario para lograr un diagnóstico y manejo oportuno. Las manifestaciones clínicas suelen ser inespecíficas, por lo que la identificación de la entidad depende de estudios de neuroimagen y en caso de infección, el diagnóstico puede llegar a requerir biopsia. Finalmente,
el trata miento asocia manejo médico con antibioticoterapia e intervención neuroquirúrgica para drenaje.
Palabras clave: Absceso Cerebral; Cerebritis; Infección Intracraneal; Resonancia Magnética; Neuroinfección.
INTRODUCCIÓN
El absceso cerebral es una infección focalizada del sistema nervioso central (SNC), en la que se encuentran áreas de cerebritis localizada y necrosis central, rodeadas por una cápsula bien vascularizada.(1) Los abscesos cerebrales representan aproximadamente el 8 % de todas las lesiones que ocupan espacio intracraneal. Son más frecuentes en hombres de 30 a 50 años y se asocian a una tasa de mortalidad de hasta el 53 %.(2)
Antes de la década de 1980 y de la epidemia del virus de la inmunodeficiencia humana (VIH), la incidencia de abscesos cerebrales en los Estados Unidos oscilaba entre 0,3 y 1,3 casos por cada 100 000 habitantes2.En la actualidad, la incidencia anual de abscesos cerebrales es del 1 % al 2 % en los países desarrollados y aumenta hasta 8 % en los países en desarrollo.(3) Según los Centros para el Control y la Prevención de Enfermedades de Estados Unidos, los abscesos cerebrales en ese país representan el 14 % de todas las infecciones posteriores a la craneotomía.
La primera referencia de absceso cerebral dentro del campo médico es gracias a William Mcewen, el cual en su Monografía que titula Enfermedades infecciosas piógenas del cerebro y del cordón espinal, a finales de la década de 1890, describiendo tres estadios de esta entidad. En su trabajo describe una serie de 25 casos lo que lo convirtió en el principal exponente en el campo.(4) En los últimos 10 años, la mortalidad ha disminuido gracias a la utilización de métodos de imagen como la tomografía axial computada (TAC) y la resonancia magnética para un diagnóstico oportuno, así como el uso de antibióticos de amplio espectro y el manejo quirúrgico.(5)
Actualmente, el absceso cerebral a pesar de tener una presentación poco definida, puede ser diagnosticado oportunamente con la elaboración de una historia clínica completa, examen físico minucioso y exámenes de neuroimagen, lo que puede permitir un manejo oportuno de la patología.
CASO CLÍNICO
Paciente de 19 años, de sexo femenino, con antecedente de haber presentado una infección odontológica que requirió hospitalización y medicación intravenosa hace 4 años, presentó 15 días previo a su ingreso, abscesos cutáneos en axila izquierda resueltos con drenaje; luego, 7 días posterior al cuadro, presentó cefalea, alza térmica, palpitaciones y dolor torácico. Al examen físico presentó manchas en manos y plantas de los pies, planas, indoloras y de color rojizo. Se realizan exámenes de laboratorio (tabla 1).
|
Tabla 1. Resultados de los exámenes de laboratorio |
|
|
Exámen |
Valores |
|
Hemoglobina |
11 g/dL |
|
Glóbulos blancos |
14400 |
|
Neutrófilos |
69 % |
|
Plaquetas |
693000 |
|
Neutrófilos |
69 |
|
Tiempo de protombina |
13,1 seg. |
|
Tiempo de tromboplastina |
23 seg. |
|
VDRL |
11 g/dL |
|
VIH |
No reactivo |
Se realizó una tomografía de tórax y eco Doppler de miembros sin evidenciar hallazgos patológicos. El ecocardiograma reveló una lesión móvil de 1,1 x 0,8 cm en velo no coronario, compatible con vegetaciones de válvula aórtica.
Paciente evoluciona con cefalea intensa y rigidez nucal, por lo que se solicita TC craneal (figura. 1) que revela múltiples lesiones subcorticales supratentorial y en hemisferio cerebeloso derecho, a considerar toxoplasmosis, sin descartar etiología granulomatosa como tuberculosis; se solicitan exámenes complementarios: estudio de tuberculina por ADN y toxoplasmosis con resultado negativo; punción lumbar con estudio Ziehl y cultivo negativo; hemocultivo negativo. Posteriormente, se solicita resonancia magnética cerebral (figura. 2), evidenciando en hemisferio cerebeloso ipsilateral, de morfología irregular, de comportamiento heterogéneo, de centro hipointenso en secuencia T1, hiperintenso y con halo hipointenso en T2. En secuencia SWI en la periferia muestra efecto de blooming por hemorragia, están rodeadas de edema vasogénico. En difusión presentan restricción periférica, tras la administración del medio de contraste no realzan, en relación lesiones subcorticales supratentorial, en núcleo de la base de lado derecho y hemisferio cerebeloso ipsilateral, en relación con microabcesos embólicos de probable infeccioso. Se planifica biopsia cerebral en la cual se evidencia infección por Staphylococous áureus oxasensible.
Paciente presenta discreta asimetría facial, con ataxia a la bipedestación y síndrome piramidal bilateral. Se inicia tratamiento con Dexametasona, cefazolina, y fenitoína presentando una evolución favorable al tratamiento, manteniéndose con controles posteriores.
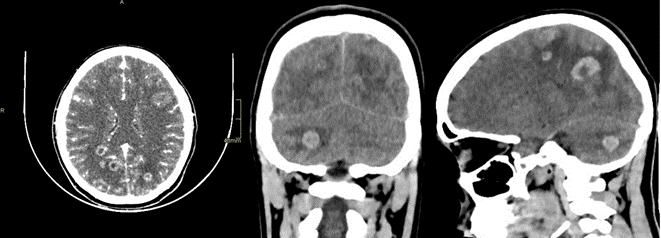
Figura 1. Tomografía de encéfalo en corte axial, coronal y sagital: Múltiples lesiones subcorticales supratentorial y en hemisferio cerebeloso derecho
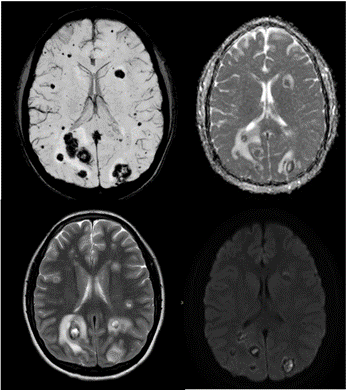
Figura 2. Resonancia magnética cerebral: lesiones en hemisferio cerebeloso derecho, de morfología irregular, de comportamiento heterogéneo, de centro hipointenso en T1, hiperintenso en T2 y halo hipointenso en T2. En secuencia SWI en la periferia muestra efecto de blooming por hemorragía, están rodeadas de edema vasogénico. En difusión presentan restricción periférica.
DISCUSIÓN
El absceso cerebral se describe como una colección purulenta que se encuentra dentro del parénquima y en su fase tardía, se encuentra focalizada y encapsulada; en cambio, en estadios previos a la encapsulación se encuentra un estado de inflamación del parénquima cerebral conocido como cerebritis.(6)
Se ha descrito una fuerte asociación entre los mecanismos fisiopatológicos de los abscesos cerebrales y los factores predisponentes. En la literatura están bien descritos tres mecanismos fisiopatológicos principales: inoculación de microorganismos patógenos que normalmente se encuentran en la piel (por ejemplo, en el contexto de un traumatismo craneoencefálico o neurocirugía), diseminación contigua de bacterias (por ejemplo, mastoiditis, otitis media, sinusitis) y diseminación hematógena desde focos distales (por ejemplo, endocarditis bacteriana, absceso pulmonar, infecciones cutáneas y dentales).(6)
Los pacientes adultos pueden presentar infecciones recurrentes que, en la mayoría, se debe a una causa secundaria, como una anomalía anatómica o un trastorno funcional debido a una enfermedad sistémica establecida. También, se identifican defectos inmunitarios secundarios debidos a otros trastornos médicos o mientras defectos inmunitarios primarios, pero su presentación en adultos es rara.(7)
Las lesiones anatómicas, ya sean congénitas o adquiridas, y los trastornos que afectan a la función de órganos específicos son causas importantes de infecciones recurrentes en adultos, por ejemplo, las infecciones de cabeza y cuello, como son otitis, sinusitis y linfadenitis cervical; infecciones pulmones como bronconeumonía; infecciones del tracto genitourinario; infecciones y abscesos de la piel y mucosas.(8,16)
En el caso del absceso cerebral, los factores anatómicos son casi siempre responsables del desarrollo de abscesos cerebrales parenquimatosos. Aunque la mayoría de los abscesos cerebrales son el resultado de la extensión directa de focos adyacentes de infección, como la sinusitis o la mastoiditis, una variedad de anomalías remotas puede ser importantes en pacientes seleccionados. Por ejemplo, la derivación de la sangre venosa a la circulación sistémica puede ocurrir a través de derivaciones intracardíacas de derecha a izquierda o bidireccionales, arterias pulmonares anómalas, derivación en pacientes con bronquiectasias o malformaciones vasculares extracardíacas (p. ej., síndrome de Rendu-Osler-Weber). Además, las infecciones extracraneales que pueden sembrar el suministro arterial sistémico, como los abscesos pulmonares y, en raras ocasiones, la endocarditis infecciosa subaguda, pueden predisponer a los pacientes al desarrollo de abscesos cerebrales.(8,16,20)
El desarrollo del absceso cerebral se ha dividido clásicamente en 4 etapas: 1) cerebritis temprana (infiltración perivascular de neutrófilos, células plasmáticas y células mononucleares); 2) cerebritis tardía (también se observa infiltración de macrófagos y fibroblastos); 3) formación temprana de la cápsula; y, 4) formación tardía de la cápsula. Desde el punto de vista histológico, se han descrito 5 áreas principales: 1) un centro necrótico, 2) un área periférica de células inflamatorias, 3) una cápsula, 4) un área de neovascularización y 5) astrogliosis y edema perilesional.(8,9)
Los signos y síntomas más frecuentes de abscesos cerebrales son cefalea (69 %), fiebre (53 %), déficits neurológicos focales (48 %), alteración de la conciencia (48 %), náuseas y vómitos (47 %), edema de papila (35 %), signos meníngeos (32 %) y convulsiones (25 %). Otros hallazgos pueden estar relacionados con condiciones predisponentes, mecanismos fisiopatológicos y la ubicación, el número y el tamaño de las lesiones.(3,8,10) Esto se corresponde en cierta parte a los signos que presentó nuestro paciente, como la cefalea, fiebre y los signos meníngeos.
Para el diagnóstico de absceso cerebral es necesario realizar historia clínica minuciosa y un examen físico completo, que ayudan a identificar los factores implicados y los posibles mecanismos fisiopatológicos. En la historia clínica se deben incluir problemas médicos anteriores y sus tratamientos, incluidos médicos, y quirúrgicos. Incluso, de ser posible, se deben recabar datos microbiológicos de cultivos y pruebas de sensibilidad de sensibilidad realizadas; además, será de utilidad conocer los estudios de imágenes que documenten la presencia de infecciones pasadas permitiendo comparar con el estado actual. Dentro de los antecedentes familiares es importante conocer detección previa de inmunodeficiencias primarias, enfermedades febriles graves o recurrente y las muertes infantiles en familiares pueden sugerir un trastorno inmunitario autosómico o ligado al cromosoma X. En el examen físico en pacientes con antecedente de infecciones recurrentes se puede llegar a evidenciar anomalías anatómicas o signos de trastornos subyacentes significativos (por ejemplo, insuficiencia venosa); los pacientes con defectos inmunitarios de larga duración pueden presentar un índice de masa corporal (IMC) bajo, cicatrices secuelares por infecciones anteriores (de membranas timpánicas o de la piel), signos de enfermedad pulmonar crónica (tos crónica, crepitaciones o sibilancias que sugieran bronquiectasias) o infección continua (signos de sinusitis crónica, candidiasis oral, verrugas o infecciones por dermatofitos); la linfadenopatía o la hepatoesplenomegalia pueden observarse con deficiencias de anticuerpos, al igual que los cambios artríticos.(10,11)
Brouwer et al.(10) realizó una revisión sistemática y meta-análisis en la que manifiesta que los principales hallazgos del análisis sanguíneo fueron la elevación de la velocidad de sedimentación globular (72 %), la leucocitosis (60 %), la elevación de los niveles de proteína C reactiva (PCR) (60 %) y el hemocultivo positivo (28 %). Los principales hallazgos del análisis de LCR fueron pleocitosis (71 %), niveles elevados de proteínas (51 %) y cultivo positivo de LCR (24 %). Esto presentó concordancia parcial con lo presentado con nuestro paciente, siendo solo positivos ciertos valores en la analítica y presentando cultivos negativos.
El análisis del líquido cefalorraquídeo, por medio de punción lumbar (LCR) suelen estar indicados en casos de rotura de abscesos o sospecha de meningitis concomitante, considerando que, deben realizarse después de que los estudios de neuroimagen hayan descartado hipertensión intracraneal;(12) por otro lado, se debe considerar que no existe consenso sobre su uso debido al alto riesgo de hernia secundaria a cambios bruscos en la presión intracraneal y la alta probabilidad de obtener resultados negativos del cultivo.(13,14)
Dentro de la neuroimagen, la tomografía axial computarizada Ha demostrado gran valor en diagnóstico, ya que permite valorar la concordancia correspondencia con el estadio clínico e instaurar el tratamiento según la fase en que se encuentre. La cerebritis temprana se caracteriza por presentar un área irregular de baja densidad que puede o no contrastarse con el medio de utilizado, mientras que, la cerebritis tardía, previa a la administración de contraste, muestra un área de baja densidad en el centro de la lesión (representando el material piógeno), con un anillo uniforme, periférico que se rodea por un área hipodensa de edema cerebral; posterior a la administración de contraste, el anillo periférico se realza. También, podemos encontrar presencia de gas entre la lesión cuando hay la pequeña posibilidad de una fístula dural o una impregnación ventricular o meníngea especialmente si hay síntomas y signos de meningitis, que puede ser otro indicativo de la entidad.(8,15) La Tomografía también es útil para hacer seguimiento de la evolución del absceso tras la instauración del tratamiento. La mejoría en las tomografías computarizadas se observa generalmente en 1-4 semanas (promedio, 2,5 semanas) y resolución completa en 1-11 meses (promedio, 3,5 meses).(16)
El estudio de elección para el diagnóstico de absceso cerebral es la resonancia magnética, ya que es mucho más sensible, además de ofrecer muchos más datos que permiten diferenciar los diferentes estadios de la cerebritis, la presencia de edema, mejor diferencia entre las zonas de inflamación, los ventrículos y el espacio subaracnoídeo, permitiendo la detección de lesiones de diversa estirpe y su seguimiento. El comportamiento de los abscesos en las diferentes secuencias se observa de la siguiente manera: 1) En la secuencia T1 la cápsula aparece como un margen discreto, isointenso o levemente hipointenso; 2) el contraste con gadolinio permite diferenciar el absceso al aumentar la visualización del margen del mismo; 3) en la secuencia T2, la zona de edema alrededor del absceso se observa con mayor facilidad y la cápsula aparece como un margen hipointenso bien definido. Los abscesos del tronco cerebral son poco habituales, pero se diagnostican de mejor manera con la administración de Gadolinio, debido al artificio que ofrece las estructuras óseas de la base del cráneo en la tomografía.(17) Actualmente, las secuencias de difusión, DWI y ADC, ha permitido un considerable aumento de la sensibilidad en la detección de abscesos cerebrales, ya que facilitan la distinción entre abscesos cerebrales, lesiones quísticas o necróticas que se suelen observar en los tumores cerebrales.(19) La presencia de restricción en las secuencias de difusión (DWI) y ADC, brinda sensibilidad y especificidad superiores al 90 %, con un valor predictivo positivo de 96,59 %, negativo de 97,91 % y un valor de 97,05 % de precisión en el diagnóstico.(18) Es necesario tener en cuenta que la terapia con corticoides puede disminuir el rendimiento de la TC y la RM. En el caso de nuestro paciente las lesiones compatibles con microabscesos subcorticales supratentoriales en el núcleo de la base derecha y hemisferio ipsilateral, manteniendo la posibilidad de un origen infeccioso.
El manejo del absceso cerebral requiere un equipo multidisciplinario que incluya la colaboración de especialistas en infectología, neurocirugía, radiología e intervencionismo.(19) De manera general, se trata de escalones de tratamiento siendo inicialmente el manejo inicial el conseguir la estabilidad hemodinámica y control de signos vitales; luego, la administración de antibióticos, corticoides, anticonvulsivantes y de ser necesario, cirugía.
El tratamiento antibiótico es la piedra angular en todas las fases del absceso cerebral y el manejo quirúrgico sólo se indica en fases capsulares.(20) La elección del tratamiento antibiótico debe basarse en la causa más probable de la enfermedad, los factores de riesgo, las condiciones predisponentes, el patrón de susceptibilidad antimicrobiana y penetración en el tejido cerebral.
La infección por Staphylococcus Aureus como agente etiológico de absceso cerebral es infrecuente, sin embargo, su primer reporte hecho en la literatura científica fue realizado en 1986 por Ensmann et al.(21) en la cual identifico patrones particulares histológicamente y dentro de la neuroimagen. Entre el 1 % y el 7 % de las infecciones cerebrales son causadas por S. Aureus, con un aumento de hasta el 19 % en meningitis, asociadas a la asistencia sanitaria, y hasta el 41 % de los abscesos cerebrales.(2,22) En los niños, se ha informado que el S. Aureus causa hasta el 32 % de las infecciones agudas del sistema nervioso central.(2,23)
Se estima que entre el 30 y el 50 % de los adultos están colonizados por SARM, aunque totalmente asintomáticos, por lo tanto, los programas de detección (por ejemplo, hisopados nasales y cutáneos) son cruciales para identificar a los pacientes con mayor riesgo de infección invasiva por Staphylococcus aureus resistente a meticilina (SARM).(24)
Los antibióticos de primera línea para las infecciones por SARM del SNC son la vancomicina de 15 a 20 mg/kg infusión continua intravascular (IV), con ajuste de la dosis en función del objetivo a alcanzar las dosis efectivas. En una revisión sistemática reciente, Se encontró que la cefazolina no era inferior a las penicilinas antiestafilocócicas en bacteriemia por SAMR y se asoció con nefrotoxicidad inferior y a buena penetración en el sistema nervioso central, por lo que el tratamiento con cefazolina corresponde a un tratamiento aceptable. Esto, comparando con el tratamiento que recibió el paciente, pone en manifiesto el correcto uso del antibiótico.(25)
El uso de corticoides en esta patología continúa siendo polémico debido a la falta de estudios que lo avalen, ya que en modelos animales señalan la persistencia de microorganismos al interior del absceso a pesar del uso de antibacterianos cuando se usan este tipo de medicamentos. Se considera la administración de glucocorticoides cuando existe un edema vasogénico entorno al absceso, un efecto de masa y un aumento de la presión, Indicando que podrían ser utilizados solo en la fase aguda de la enfermedad. El uso de los corticoides tiene varias desventajas como el incremento de riesgo de rotura ventricular, desacelera la formación de la capsula, disminuye la penetración de los antibióticos al absceso y reduce la captación de contraste en el estudio imagenológico, aunque algunos estudios demostraron que disminuyen la mortalidad; por tal motivo, se sugiere usar en los casos específicos y retirar lo más pronto posible.(8,26)
No hay suficientes estudios que avalen el uso profiláctico de fármacos antiepilépticos en los pacientes en esta condición, pero tomando en cuenta que cerca de la mitad de los pacientes con abscesos cerebrales presentan convulsiones que pueden agravar o complicar por el riesgo de caída, se sugiere que se deben usar por 3 meses después de la resolución del absceso y suspender, según electroencefalograma en el control médico posterior.(27)
En cuanto al tratamiento quirúrgico, Yépez et al.(28) manifiesta que, las intervenciones neuroquirúrgicas son con frecuencia el tratamiento definitivo de los abscesos cerebrales y además son imprescindibles para la identificación del patógeno causante. La naturaleza de la intervención depende de la localización, aspecto de las lesiones (tamaño, cantidad), de las características del paciente y la posibilidad de lograr un éxito en la descompresión Existen dos modalidades de tratamiento quirúrgico. La primera de ellas, es la aspiración guiada por TAC, por ser simple, se asocia a menor morbilidad secundaria al trauma quirúrgico, puede realizarse bajo anestesia local, permite obtener muestras y aliviar la hipertensión intracraneana. Desafortunadamente, hasta en un 70 % de los casos se necesita re-aspiración por lo que se recomienda la obtención de imágenes semanales después del drenaje. Por otra parte, la otra modalidad quirúrgica es la escisión, que es de elección para las siguientes situaciones: absceso cerebral traumático (para eliminar astillas de hueso y material), abscesos cerebrales fúngicos encapsulados y abscesos multiloculados, pacientes con poca o nula respuesta al tratamiento antibiótico, abscesos cerebrales por hongos, micobacterias, actinomyces, o nocardia spp.(29)
Entre las complicaciones agudas del absceso cerebral se encuentra la hipertensión endocraneana y la herniación con mayor frecuencia. La rotura del absceso al sistema ventricular es unade las complicaciones subagudas más serías y se relaciona con una mortalidad de 80 a 100 %.(28,30)
Existen condiciones que pueden determinar el pronóstico desfavorable de los pacientes, tales como edades extremas de presentación, Glasgow <12 al ingreso, diagnóstico tardío, lesiones múltiples, ruptura intraventricular, origen del absceso, atraso en el inicio de los antibióticos, inmunosupresión y presencia de comorbilidades.(31)
CONCLUSIÓN
El absceso cerebral es una enfermedad potencialmente mortal, que requiere un manejo multidisciplinario para lograr un diagnóstico y manejo oportuno. Las manifestaciones clínicas suelen ser inespecíficas, por lo que la identificación de la entidad depende de estudios de neuroimagen y en caso de infección, el diagnóstico puede llegar a requerir biopsia. Finalmente, el tratamiento asocia manejo médico con antibioticoterapia e intervención neuroquirúrgica para drenaje.
REFERENCIAS BIBILIOGRÁFICAS
1. Bodilsen J, Pedersen D, Beek D, Brouwer M, Nielsen H. Risk factors for brain abscess: a nationwide, population-based, nested case-control study Clin Infect Dis [Internet]., 71 (4) (2020 Aug 14), pp. 1040-1046
2. Bokhari MR, Mesfin FB. Brain Abscess. 2022 May 11. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan–. PMID: 28722871.
3. Tunkel A. G-BJC Absceso cerebral. Enfermedades Infecciosas Principios y Práctica Mandell. Elsevier Inc, Douglas, Bennett. Madrid (2021), pp. 1248-1261
4. Canales D. William Macewen and the treatment of brain abscesses revisited after one undred years. Department of neurosurgery, University of Tennessee, Memphis, USA. J Neurosurg 1996; 84(1): 133-42.
5. Alvis H, Castellar M, Moscote R. Absceso. Rev Cubana Neurol Neurocir. 2013; 3 (2): 162-171.
6. Molina G, Armijo Y, Mimenza A. Absceso cerebral. Revista Mexicana de Neurociencia.2010; 11(1): 63-70.
7. Sonneville R, Ruimy R, Benzonana N, Riffaud L, Carsin A, Tadié J, et al. Una actualización sobre el absceso cerebral bacteriano en pacientes inmunocompetentes. Clin Microbiol Infect [Internet], 23 (9) (2017), pp. 614-620
8. Vargas L, Alvarado M, Suárez A. Absceso cerebral: diagnóstico, manejo, complicaciones y pronóstico Revista Chilena de Neurocirugía, 44 (1) (2019), pp. 60-68.
9. Carpintero J, Stapleton S., Holliman R. Análisis retrospectivo de 49 casos de absceso cerebral y revisión de la literatura European J Clin Microbiol Infect Dis[Internet], 26 (1) (9 de enero de 2007), pp. 1-11
10. Brouwer M, Coutinho J, Beek D. Clinical characteristics and outcome of brain abscess [Internet]. Neurology., 82 (2014), pp. 806-813
11. Pasternack, M. Approach to the adult with recurrent infections. 2022. UpToDate. [Internet]. Disponible en https://www.uptodate.com/contents/approach-to-the-adult-with-recurrentinfections?search=brain%20abscess&source=search_result&selectedTitle=5%7E150&usage_type=default&display_rank=5#H1
12. Zhang C, Liuhua H, Xiaojun G. A retrospective study on the aetiology, management, and outcome of brain abscess in an 11-year, single-centre study from China. BMC Infect. Dis., 14 (311) (2014), pp. 1-7.
13. Zhang C, Liuhua H, Xiaojun G. A retrospective study on the aetiology, management, and outcome of brain abscess in an 11-year, single-centre study from China. BMC Infect. Dis., 14 (311) (2014), pp. 1-7
14. Pisculli M, Barker F. Postoperative infections of the head and brain. Yoummans and Winn Neurological Surgery (7th ed.), Elsevier Inc, Philadelphia (2017), pp. 319-330.
15. Helweg L, Astradsson A, Richhall H, Erald J, Laursen A, Brennum J. Pyogenic brain abscess, a 15 year survey. BMC Infections Diseases. 2012; 12: 332-342.
16. Suthar R, Sankhyan N (2018) Bacterial infections of the central nervous system. Ind J Pediatr 15: 1-10.
17. Martínez A, et al. Enfermedad que simula un ictus: a propósito de un caso. Rev. Finlay. 2016; 6(1): 73-78.
18. Dorenbeck U, Butz B, Schlaier J, Bretschneider T, Schuierer G, Feuerbach S. Diffusion- weighted echo-planar MRI of the brain with calculate d ADCs :a useful tool in the differential diagnosis of tumor necrosis from abscess?. J Neuroim aging. 2003; 13(4): 330-8.
19. Muhammad Saad Ahmed, Muhammad kashif shazlee, Rahila Usman, Kamran Hamid, Junaid Iqbal, Imaas Hussain, Diagnostic accuracy of diffusion weighted MRI in the diagnosis of brain abscess. Journal of Radiology. 2016; 26(4): 305-311.
20. Brouwer M, Beek D (2017) Epidemiology, diagnosis, and treatment of brain abscesses. Curr Opin Infect Dis 30: 129-134.
21. Enzmann D, Britt R, Obana W, Stuart J, Murphy-Irwin K. Experimental Staphylococcus aureus brain abscess. AJNR Am J Neuroradiol. 1986 May-Jun;7(3):395-402. PMID: 3085444; PMCID: PMC8331336.
22. Zheng Y, Shang W, Peng H, Rao Y, Zhao X, Hu Z, et al. Virulence Determinants Are Required for Brain Abscess Formation Through Staphylococcus aureus Infection and Are Potential Targets of Antivirulence Factor Therapy. Frontiers in Microbiology. 2019; 10: 682.
23. Gahlot T, Kasana D. A cross-sectional study of etiological and sensitivity profiling of meningitis in under-five children. International Journal of Mycobacteriology. 2021; 10: 149–154.
24. Antonello R, Riccardi N. How we deal with Staphylococcus aureus (MSSA, MRSA) central nervous system infections. Front. Biosci. (Schol Ed) 2022, 14(1), 1. https://doi.org/10.31083/j.fbs1401001.
25. Byrne C, Hazlerigg A, Khan W, Smitham P. The role of perioperative care in reducing rates of methicillin resistant Staphylococcus aureus. Journal of Perioperative Practice. 2011; 21: 410–417.
26. Weis S, Kesselmeier M, Davis JS, Morris AM, Lee S, Scherag A, et al. Cefazolina versus penicilinas antiestafilocócicas para el tratamiento de pacientes con bacteriemia por Staphylococcus aureus. Microbiología Clínica e Infección. 2019; 25: 818–827.
27. M. Ortega-Martínez y cols. Abscesos piógenos encefálicos. Nuestra experiencia en 60 casos consecutivos. Neurocirugía. 2006; 17 (2): 23-33.
28. Yepez J, Pérez C, Lambertinez I, Pájaro N, Arrieta D, Hurtado D, et al. Brain Abscess: A Review of the Literature. iMedPub Journals. 2021. Vol.17. No.3:1. doi: 10.3823/1467.
29. Matthijs C. Brouwer, Allan R. Tunkel, Guy M. McKhann II, Diederik van de Beek. Brain Abscess N Engl J Med 2014; 371:447-56.
30. Antonio MDDG, Elizabeth AY, Alberto MA (2010) Absceso cerebral. Revista Mexicana de Neurociencia 11: 63-70.
31. Tunthanathip T, Kanjanapradit K, Sae Heng S, Oearsakul T, Sakarunchai I. (2015) Predictive factors of the outcome and intraventricular ruptura of brain abscess. J Med Assoc Thai 98: 170-180.
FINANCIACIÓN
Los autores no recibieron financiación para el desarrollo de la presente investigación.
CONFLICTO DE INTERESES
Los autores declaran que no existe conflicto de intereses.
CONTRIBUCIÓN DE AUTORÍA
Conceptualización: Ganchozo Arévalo Ronald Andrés, Angelo Andy Magallanes Bajaña, Geovanna Paola Jaramillo Calderón, Isis Micaela Zambrano Gilces, Karla Andreina Calvas Torres, Carlos Roberto Asencio Portugal.
Análisis formal: Ganchozo Arévalo Ronald Andrés, Angelo Andy Magallanes Bajaña, Geovanna Paola Jaramillo Calderón, Isis Micaela Zambrano Gilces, Karla Andreina Calvas Torres, Carlos Roberto Asencio Portugal.
Redacción – borrador original: Ganchozo Arévalo Ronald Andrés, Angelo Andy Magallanes Bajaña, Geovanna Paola Jaramillo Calderón, Isis Micaela Zambrano Gilces, Karla Andreina Calvas Torres, Carlos Roberto Asencio Portugal.
Redacción – revisión y edición: Ganchozo Arévalo Ronald Andrés, Angelo Andy Magallanes Bajaña, Geovanna Paola Jaramillo Calderón, Isis Micaela Zambrano Gilces, Karla Andreina Calvas Torres, Carlos Roberto Asencio Portugal.