ORIGINAL
Review on smoking and its association with ocular dryness disorder
Revisión sobre el tabaquismo y su relación con el trastorno de sequedad ocular
Diego Francisco Pérez Villarroel1 ![]() *, Dennys Jordan Pruna
Ruíz1
*, Dennys Jordan Pruna
Ruíz1 ![]() *, Natalia Estefanía
Chacón Manjarrez1
*, Natalia Estefanía
Chacón Manjarrez1 ![]() *
*
1Universidad Regional Autónoma de los Andes, Ambato. Ecuador.
Citar como: Pérez Villarroel DF, Pruna Ruíz DJ, Chacón Manjarrez NE. Review on smoking and its association with ocular dryness disorder. Salud, Ciencia y Tecnología - Serie de Conferencias. 2024; 3:.115. https://doi.org/10.56294/sctconf2024.115
Enviado: 09-01-2024 Revisado: 20-05-2024 Aceptado: 08-12-2024 Publicado: 09-12-2024
Editor: Dr.
William Castillo-González ![]()
Autor para la correspondencia: Diego Francisco Pérez Villarroel *
ABSTRACT
Introduction: the tear film acts as the primary protective barrier of the eye, ensuring its proper hydration and nutrition. This thin layer, composed of water, lipids, and proteins, can be compromised by various factors, among which is smoking. This is a frequently debated element in relation to the development of dry eye disorder and its associated complications. Objective: Examine the connection between smoking and dry eye disorder in the general population, supported by multiple scientific studies.
Method: ten relevant articles were examined that address ocular dryness disorder, its causes, assessment methods, and treatment options, all linked to smoking, in order to find evidence supporting the proposed hypothesis.
Results: the studies that compared exposure to cigarette smoke with those that were not exposed showed that there were no significant changes in the tear film or in its break-up time. However, the studies that focused on anatomical, physiological, and histological-ophthalmological changes related to smoking habits, as well as reported symptoms, evidenced alterations following tobacco use.
Conclusions: smoking represents a significant public health problem that causes various anomalies in the body, including lung, neurological, and ophthalmological damage. The literature review indicates that direct exposure to smoke does not cause significant changes; however, nicotine and other components of cigarettes are indeed harmful to eye health.
Keywords: Cigarette Consumption; Ophthalmologic Lesions; Ocular Dryness.
RESUMEN
Antecedentes: la película lagrimal actúa como la principal barrera protectora del ojo, asegurando su hidratación y nutrición adecuada. Esta delgada capa, compuesta de agua, lípidos y proteínas, puede verse comprometida por diversos factores, entre los cuales se encuentra el tabaquismo. Un elemento frecuentemente debatido en relación con el desarrollo del trastorno de sequedad ocular y sus complicaciones asociadas.
Objetivo: examinar la conexión entre el tabaquismo y el trastorno de sequedad ocular en la población general, apoyándose en múltiples estudios científicos.
Método: se examinaron diez artículos relevantes que abordan el trastorno de sequedad ocular, sus causas, métodos de evaluación y opciones de tratamiento, todos ellos vinculados al tabaquismo, con el fin de encontrar pruebas que respalden la hipótesis planteada.
Resultados: los estudios que compararon la exposición al humo del cigarrillo respecto a las que no lo estaban, mostraron que no existían cambios significativos en la película lagrimal ni en el tiempo de ruptura de la misma, pero los estudios que se enfocaron en los cambios anatómicos, fisiológicos, histológicos-oftalmológicos relacionados con el hábito de fumar, así como en los síntomas reportados, evidenciaron alteraciones tras el consumo de tabaco.
Conclusiones: el tabaquismo representa un importante problema de salud pública que causa diversas anomalías en el organismo, incluyendo daños pulmonares, neurológicos y oftalmológicos. La revisión de la literatura indica que la exposición directa al humo no provoca cambios significativos; no obstante, la nicotina y otros componentes del cigarrillo sí resultan perjudiciales para la salud ocular.
Palabras clave: Consumo de Cigarrillos; Lesiones Oftalmológicas; Sequedad Ocular.
INTRODUCCIÓN
El mercado mundial del tabaco cerró 2022 con un tamaño de aproximadamente 870 000 millones de dólares estadounidenses y las previsiones apuntan a un crecimiento lento pero constante en los próximos 8 años. Y es que, a pesar de la intensificación de las campañas dirigidas a reducir el uso de producto que acaba con la vida de más de ocho millones de personas al año según los últimos datos facilitados por la Organización Mundial de la Salud, el consumo mundial de cigarrillos se sigue situando por encima de los cinco billones al año.
A este volumen mundial de consumidores de cigarrillos, hay que añadir el de otras variedades como los puros o el tabaco para liar que, si bien pueden no están tan extendidas, tan solo en 2022 aportaron al sector alrededor de 78 000 millones de dólares. A fin de cuentas, y si bien es cierto que la cifra ha disminuido en casi 70 millones en las últimas dos décadas, son todavía muchos los que fuman, aunque sea de manera ocasional. En concreto, entre la población mayor de 15 años se registraron cerca de 1300 millones de fumadores en 2020, siendo el Sudeste asiático y el Pacífico Occidental donde se concentran la gran mayoría de ellos.
En Ecuador, 19 personas mueren cada día por consumo de tabaco; una de cada 10 personas de 18 a 69 años lo consumen, y tres de cada 10 adolescentes entre 13 y 15 años lo han hecho alguna vez en su vida. El tabaquismo genera al Ecuador un costo anual de USD 658 millones, equivalente al 7,9 % de todo el gasto público en salud anual.
La visión es fundamental para nuestra interacción con el mundo, ya que nos permite comprenderlo a través de las imágenes que nuestros ojos transmiten al cerebro. Por esta razón, el cuidado de la salud ocular es de vital importancia, desde la detección de síntomas menores hasta el tratamiento de afecciones más graves que pueden desarrollarse a lo largo de la vida. Un problema a menudo subestimado es el trastorno de sequedad ocular, que muchas personas consideran una molestia leve y temporal o, por el contrario, una condición incurable sin consecuencias graves para la visión.(1)
Sin embargo, la realidad es que la sequedad ocular afecta directamente a la membrana protectora de la superficie ocular, incluyendo la córnea, una de las estructuras más sensibles del ojo. Es importante comprender que el trastorno sequedad ocular es una condición que no debe ser ignorada, ya que puede tener un impacto significativo en la salud visual y la calidad de vida.(1)
Esta enfermedad de afecta entre 15 y 30 % de la población mundial y esta cifra va en aumento cada año, llegando a impactar en la agudeza visual y calidad de vida. Diversos factores pueden contribuir al desarrollo del trastorno de sequedad ocular, incluyendo la edad, el estilo de vida, el ambiente, enfermedades sistémicas o autoinmunes, problemas en los párpados, el uso de lentes de contacto y la alimentación.(1)
Sin embargo, nuestro interés se centra en aquellos factores que son modificables, como las condiciones ambientales, el estilo de vida y la alimentación. Dentro de los factores modificables, el consumo de tabaco destaca como una práctica común que influye negativamente en la salud ocular. El tabaquismo afecta a todas las edades y géneros, y se relaciona con un mayor riesgo de desarrollar trastorno de sequedad ocular.
El trastorno de sequedad ocular se divide en dos categorías principales diferentes: la primera, sequedad ocular acuosa deficiente, que se caracteriza por una disminución en la producción de lágrimas. La segunda, sequedad ocular por evaporación, que se produce por una disfunción en las glándulas de Meibomio, lo que lleva a una evaporación excesiva de las lágrimas. En muchos pacientes, ambos mecanismos pueden estar presentes, aunque uno suele ser más predominante que el otro. La diferencia entre estos tipos se refleja en la variedad de signos y síntomas que experimentan los pacientes.(2)
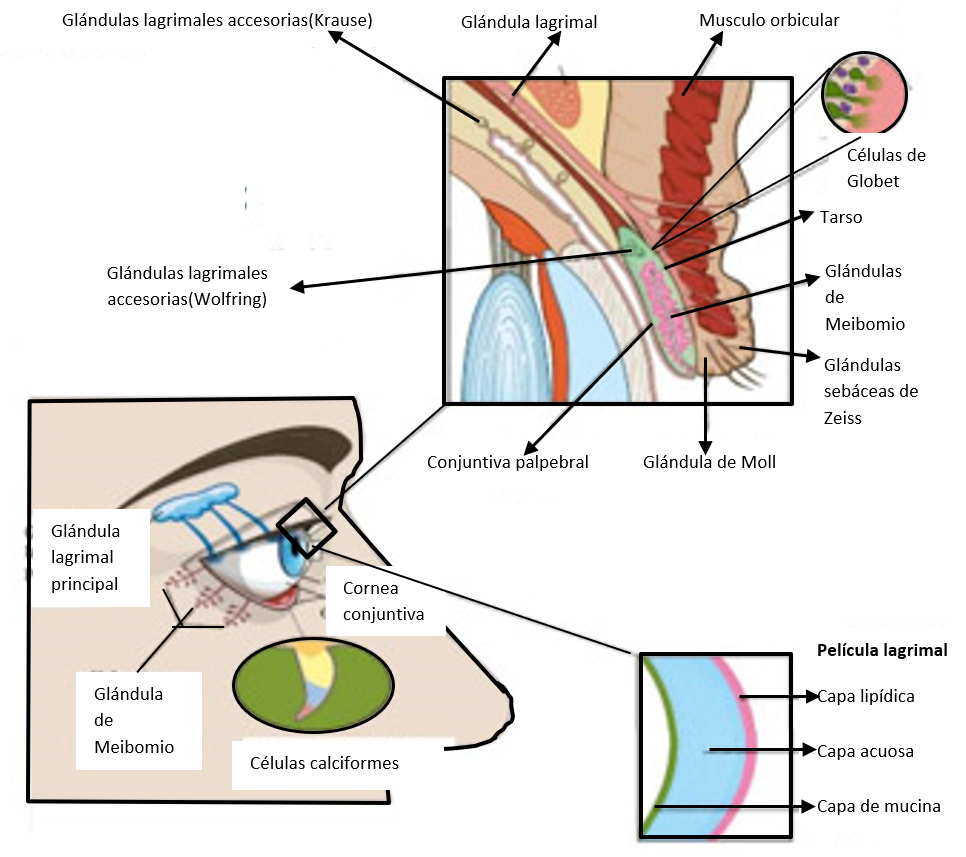
Figura 1. Partes del párpado y glándulas lagrimales
En el trastorno de sequedad ocular el síntoma que los pacientes reportan con más frecuencia es la sensación de cuerpo extraño. También reportan ardor, prurito, secreción excesiva de moco, no poder secretar lágrima, sensación de quemadura, fotosensibilidad, ojo rojo, dolor y visión borrosa. Los pacientes con esta patología suelen reportar con mayor frecuencia sensación de cuerpo extraño, ardor, secreción mucosa excesiva y la inhabilidad de mover los párpados. El hallazgo más característico de este padecimiento es la interrupción o la ausencia del menisco lagrimal en el borde palpebral.(3)
Se ha calculado que el volumen de las lágrimas es de unos 7 μl y la velocidad de secreción de 1,03 ± 0,39 μl/min, con un recambio lagrimal de 16 minutos. La glándula lagrimal es la responsable de la mayoría del volumen lagrimal mientras las glándulas conjuntivales sólo en una pequeña proporción.
El diagnóstico el trastorno de sequedad ocular se realiza por la historia clínica del paciente y los síntomas que reporta. La exploración física ayudará al diagnóstico en el que se hará evidente: La irritación conjuntival, irritación e inflamación de los bordes palpebrales y se puede apreciar también si existiera alguna alteración en los mismos, disminución del parpadeo y alteraciones en la visión, en las que se deberán descartar otras causas.(3)
Una de estas pruebas es el Test de OSDI (Ocular Surface Disease Index), un cuestionario que evalúa la sintomatología actual del paciente. Otra prueba es el TBUT (Tear Breakup Time), donde se aplica una gota de fluoresceína sódica para visualizar la película lagrimal y medir su tiempo de ruptura. Estas pruebas ayudan a determinar la gravedad de la sequedad ocular y a guiar el tratamiento.(3)
El test de Schirmer es otra herramienta diagnóstica que permite evaluar la producción de lágrimas. Desde su introducción en 1903, el test Schirmer ha sido ampliamente utilizado en la práctica clínica para valorar la producción de lágrima. Ha habido grandes críticas sobre la efectividad de esta técnica, que ha sido bien documentada en la literatura. La naturaleza invasiva de esta técnica causa un reflejo lagrimal excesivo y de ahí la falta de sensibilidad y repetibilidad limita el valor de la prueba en la práctica clínica.(4)
Este test consiste en colocar una tira de papel absorbente milimetrado en el fondo del saco conjuntival. La cantidad de lágrimas que la tira absorbe en 5 minutos indica si hay una disminución en la producción acuosa de lágrimas, un factor clave en el síndrome de ojo seco. La longitud mojada a partir del doblez se mide en milímetros. Una lágrima normal debería producir una longitud humectada de más de 15 mm.(4)
Los factores de riesgo del trastorno de sequedad ocular son los siguientes: pacientes con más de 50 años, enfermedades autoinmunes como, por ejemplo, el síndrome de Sjögren, la disfunción de Glándulas de Meibomio y el déficit de andrógenos. Además, se ha identificado el uso de computadoras, lentes de contacto y el tratamiento con quimioterapia o radioterapia. También se han determinado algunas condiciones ambientales como la contaminación, la baja humedad y el síndrome del edificio enfermo. Otros factores como el déficit vitamínico en la alimentación, antecedentes de cirugías oculares y el uso de algunos medicamentos también pueden ocasionar esta enfermedad.(4)
Consumo de tabaco y sequedad ocular
Diversas investigaciones, han analizado la relación directa entre el consumo de tabaco y el trastorno de sequedad ocular, comparando personas fumadoras, personas que abandonaron este hábito y los que nunca han realizado esta práctica, tomando en cuenta el género y otros factores que pueden contribuir al desarrollo de la enfermedad. Se sabe que el humo del cigarrillo contiene sustancias nocivas como nitrosaminas, hidrocarburos policíclicos, prooxidantes y metales pesados como el níquel, el plomo y mercurio. %
Estas sustancias se absorben en el torrente sanguíneo, lo que ha demostrado aumentar la producción de citoquinas proinflamatorias, como el factor de necrosis tumoral alfa, interleucina 1, 6, 8 y factor estimulante de granulocitos macrófagos. Estos cambios inflamatorios pueden afectar negativamente la glándula de Meibomio, contribuyendo a su deterioro y agravando los síntomas de sequedad ocular.(5)
Diversos mecanismos biológicos podrían explicar la relación entre el tabaquismo y el síndrome de ojo seco. La nicotina, el principal componente adictivo del tabaco, tiene un impacto directo en la producción y calidad de las lágrimas. La nicotina inhibe la producción de lágrimas al afectar las glándulas lagrimales, responsables de la producción de la película lagrimal. La nicotina afecta la calidad de las lágrimas al modificar la composición de sus capas. Esto reduce la lubricación y protección del ojo, aumentando la evaporación y la sensación de sequedad.
El humo del cigarrillo contiene sustancias irritantes que dañan la superficie ocular. El humo del cigarrillo genera especies reactivas de oxígeno, que dañan las células de la superficie ocular, provocando inflamación y deterioro de la película lagrimal. Las células caliciformes, responsables de la producción de mucina, un componente fundamental de la película lagrimal, se ven afectadas por el humo del cigarrillo. Esto afecta la integridad de la película lagrimal y la capacidad del ojo para lubricarse adecuadamente.
Fumar afecta la frecuencia del parpadeo, un acto crucial para la renovación de la película lagrimal y la lubricación del ojo. Los fumadores tienden a parpadear menos, lo que aumenta la evaporación de la película lagrimal y la probabilidad de desarrollar ojo seco. Se ha sugerido que los radicales libres y las toxinas presentes en el humo del cigarrillo alteran la función normal de las células oculares, provocando isquemia (reducción del flujo sanguíneo) e hipoxia (falta de oxígeno). Esto puede aumentar el riesgo de microinfartos en los capilares oculares, lo que dificulta el suministro de nutrientes esenciales necesarios para la salud ocular.(6,7)
La película lagrimal, compuesta por componentes lipídicos, acuosos y mucina, se encarga de distribuir uniformemente la humedad sobre la superficie corneal y mantener su equilibrio. Esta capa protectora permite funciones esenciales como la lubricación, la nutrición y la protección del ojo. El contacto directo con el humo del cigarrillo, sin embargo, afecta la capa lipídica externa de la película lagrimal. Los vapores del cigarrillo causan peroxidación de los lípidos, lo que genera inestabilidad en la película lagrimal, reduce su espesor y acelera su evaporación. Esta descomposición de la película lagrimal conduce a un aumento en la sequedad ocular.
MÉTODO
Se realizó una revisión bibliográfica de artículos en español e inglés sobre el trastorno de sequedad ocular, la alteración de la película lagrimal y su relación con el consumo de cigarrillos. Se encontró una variedad de estudios que abordan este tema, con diferentes hipótesis de trabajo y metodologías de investigación.
Estrategia de Búsqueda
Se realizó una búsqueda sistemática de literatura en las bases de datos PubMed, Sciencedirect, Scielo utilizando las siguientes palabras clave: “Tabaquismo”, “Función lagrimal”, “Superficie ocular”, “Disfunción de las glándulas de Meibomio”, “Córnea”, “Peroxidación lipídica”. Se incluyeron estudios publicados en español e inglés desde el año 2020 hasta la fecha, que reportaran resultados de investigaciones en humanos o animales sobre la relación entre el tabaquismo y la función lagrimal. Se excluyeron estudios de revisión, opiniones o editoriales.
Selección de estudios
Dos revisores independientes seleccionaron los estudios para su inclusión en la revisión utilizando los criterios de inclusión y exclusión establecidos. En caso de desacuerdo, se resolvió mediante discusión o consulta con un tercer revisor.
Extracción de datos
Para cada estudio incluido, se extrajeron los siguientes datos: año de publicación, diseño del estudio, tamaño de la muestra, características de los participantes, exposición al humo del tabaco, pruebas de función lagrimal realizadas y resultados principales .
Análisis de datos
Se realizó una descripción narrativa de los hallazgos de los estudios incluidos, agrupándolos por tema. Se analizaron las similitudes y diferencias en los resultados, así como las limitaciones metodológicas de los estudios.
RESULTADOS
A partir de esta búsqueda realizados en las bases de datos Sciencedirect, Pubmec, Scielo y otras Revistas médicas, se captaron un total de 478 artículos de las bases de datos y 18 artículos mediante búsqueda manual en publicaciones relacionadas con el tema. Posterior a la eliminación de los duplicados (153) restaron 343 artículos, de los cuales fueron seleccionados 78 tras la lectura del título y resumen para evidenciar su relación con el tema de la investigación. (figura 2)
Posteriormente, se procedió a la lectura completa de estos 78 artículos, para lo cual se emplearon los siguientes criterios de inclusión: artículos contenidos en revistas indexadas y revisadas por pares, artículos publicados entre el 1 de enero de 2020 y el 15 de junio de 2024, artículos que contenían todos los términos de búsqueda en el título y resumen, y la disponibilidad del documento completo, el idioma de la publicación preferentemente inglés o español, el diseño del estudio observacional y experimental, y estudios en seres humanos, animales e in vitro. Los estudios observacionales incluidos fueron reportes de caso, estudios transversales y de cohorte; mientras que los experimentales fueron cuasiexperimentales y estudios controlados aleatorizados (figura 2).
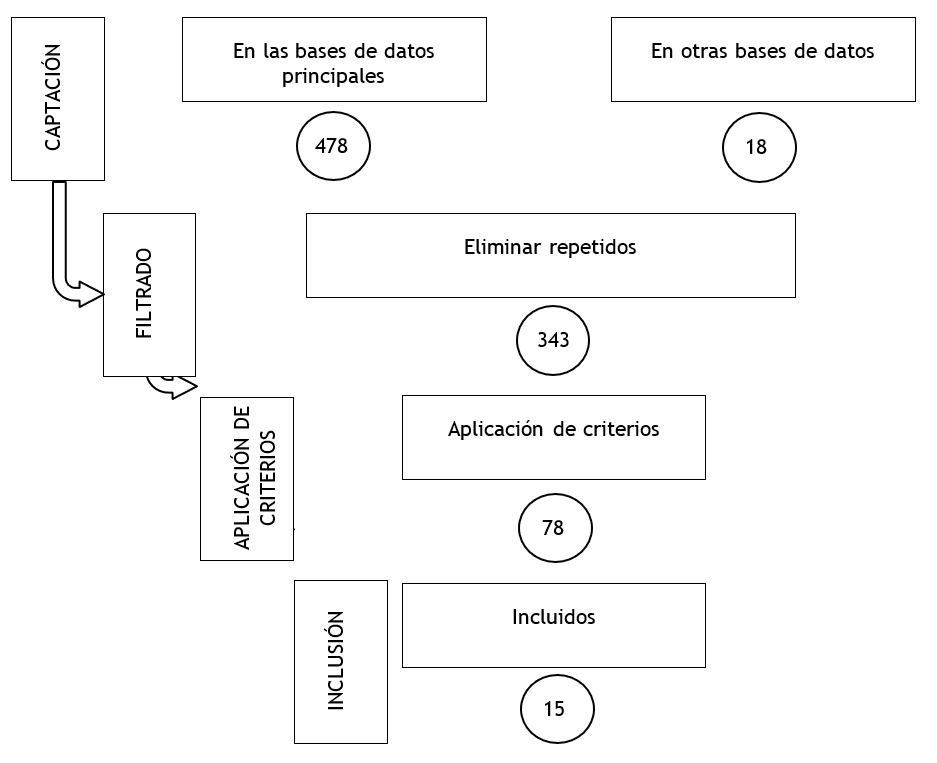
Figura 2. Diagrama de selección de las publicaciones incluidas en la revisión
Posteriormente, tras la lectura completa y el análisis de los documentos, cada autor capturó mediante el uso del programa Microsoft Office Excel los criterios encontrados, así como la información más relevante de cada documento (tipo de estudio, año de publicación, lugar de publicación, tamaño de muestra, resultado principal, entre otros) para su posterior cotejo. Se consideraron como criterios de exclusión la ausencia de una versión digital del artículo, ausencia de información acerca de los efectos nocivos en la salud, redacción del cuerpo del artículo en un idioma distinto al español e inglés, así como artículos de revisión, editoriales o cartas al editor; quedando finalmente en 15 artículos incluidos para el estudio (figura 2).
La tabla 1 muestra los diversos factores de riesgos de trastorno de sequedad ocular que han sido estudiados. En la columna 1 se muestran los factores que favorecen plenamente el desarrollo de la enfermedad. En la columna 2 aparecen los factores de riesgos sugestivos y en la columna 3 se muestran factores que no favorecen la formación de dicho trastorno. Como muestra este estudio el tabaco es consistente con la aparición del trastorno de sequedad ocular.(1)
|
Tabla 1. Factores de riesgo de Trastorno Sequedad Ocular |
||
|
Consistentes |
Sugestivos |
Inciertos |
|
Edad avanzada |
Asiáticos |
Hispanos |
|
Mujer |
Antihistamínicos |
alcohol |
|
Tejido conectivo |
Betabloqueantes |
Diuréticos |
|
Déficit de vitamina A |
Antiserotoninérgicos |
Alergias |
|
Radiación |
Isotreonina |
Ansiolíticos |
|
Hepatitis C |
Quimioterapia |
Antisicóticos |
|
Déficit andrógenos |
Humedad baja |
Cirugía cosmética |
|
LASIK |
Disfunción ovárica |
Lectura |
|
Cirugía de catarata |
SIDA |
Alteración del sueño |
|
Lentes de contacto |
Sarcoidiosis |
Osteoporosis |
|
Omega 3 y 6 |
|
Gota |
|
Medicación tópica crónica |
|
Menopausia |
|
Queratitis exposición |
|
Patología palpebral |
|
Pantalla |
|
Patología tiroidea |
|
|
|
Toxina botulínica |
|
|
|
Anticonceptivos orales |
|
|
|
Embarazo |
Uno de los estudios comparó entre paciente usuarios de lentes de contacto de diferentes tipos de uso y el hábito de fumar, con un total de 14 varones y 46 mujeres, siendo evaluados mediante TBUT, tomando como referencia un grupo de personas no fumadoras.(6)
Un estudio comparativo analizó las características de la superficie ocular y las pruebas de función lagrimal en dos grupos de participantes: el grupo 1 formado por 20 individuos no fumadores y el grupo 2 constituido por 15 fumadores crónicos con niveles significativamente elevados de hemoglobina y monóxido de carbono en sangre. El objetivo de este estudio era determinar si existían diferencias apreciables en la salud ocular entre estos grupos, considerando el impacto del tabaquismo.(7)
La investigación sugiere que la nicotina, un componente principal del tabaco, podría tener un impacto negativo en la salud ocular a través de varios mecanismos. Se ha propuesto que la nicotina estimula la activación de los receptores alfa-adrenérgicos, lo que resulta en una reducción del diámetro de los vasos sanguíneos en el ojo. Esta vasoconstricción, junto con el aumento de los niveles de monóxido de carbono (CO) en la sangre de los fumadores, disminuye la capacidad de transporte de oxígeno a los tejidos oculares.(8)
Esta disminución en el flujo sanguíneo y la disponibilidad de oxígeno puede provocar isquemia en la retina, un estado de deficiencia de oxígeno en los tejidos. La isquemia retinal crónica podría ser un factor que contribuye al adelgazamiento de la capa de fibras nerviosas de la retina, que es crucial para la visión(RNFL).(8,17)
Algunas investigaciones que evalúan la relación entre el tabaquismo y la disfunción de las glándulas de Meibomio (DGM). No obstante, en el estudio actual, se observó que esta disfunción se presentó con mayor frecuencia en fumadores con el 35 % respecto al 11 % en las personas que no consumen tabaco.(8)
Un estudio realizado en China reveló una mayor prevalencia de disfunción de las glándulas de Meibomio en individuos fumadores. Se sugiere que el consumo de tabaco podría contribuir a esta condición a través de la liberación de mediadores inflamatorios. Estos mediadores pueden aumentar la viscosidad del aceite producido por las glándulas de Meibomio, y también promover la hiperqueratinización del sistema de estas glándulas.(9)
La hiperqueratinización, que es un engrosamiento anormal de la capa externa de las células, que puede obstruir los conductos de las glándulas de Meibomio y reducir la secreción del aceite meibomiano. Esta disminución en la producción de aceite meibomiano afecta la estabilidad de la película lagrimal, lo que puede contribuir a la sequedad ocular y otras disfunciones de la superficie ocular.(9)
El impacto negativo del tabaquismo sobre la función lagrimal sigue siendo un tema de investigación, con varias teorías sobre los mecanismos implicados. Una de las posibles explicaciones radica en la irritación directa del humo del cigarrillo en los ojos. Se especula que la peroxidación lipídica de la capa externa de la película lagrimal precorneal podría ser un factor clave en este proceso. La peroxidación lipídica es un proceso de daño oxidativo que afecta los lípidos de la película lagrimal, desestabilizando su estructura y función.(9)
Estudios en ratones han investigado los efectos de la exposición al humo del tabaco en la córnea. Se dividió a los ratones en grupos de exposición a humo de tabaco, por periodos de 4 y 12 semanas, y se compararon con un grupo control. Los resultados mostraron que después de 4 semanas de exposición al humo, las córneas de los ratones no presentaron tinción con fluoresceína sódica, lo que indica que no había daño corneal significativo. Sin embargo, en el grupo de exposición de 12 semanas, las córneas sí mostraron tinción positiva con fluoresceína sódica, lo que sugiere daño corneal.(10)
Estos hallazgos sugieren que la exposición al humo del tabaco a largo plazo puede provocar daño corneal en los ratones, mientras que la exposición a corto plazo puede no tener efectos adversos detectables. Es importante destacar que estos resultados aún requieren mayor investigación para comprender plenamente la relación entre la exposición al humo del tabaco y el daño corneal en humanos.(10)
El análisis reveló que los fumadores crónicos presentaban un tiempo de ruptura de la capa lagrimal (TBUT) más reducido debido a un aumento en la velocidad de evaporación de las lágrimas, una menor cantidad de células caliciformes y una mayor tasa de metaplasia escamosa en su citología de impresión conjuntival. Estos resultados sugieren que el cigarrillo posee fuertes propiedades cancerígenas y ejerce un impacto negativo en la función lagrimal.(7)
En individuos que fuman, se ha observado una inflamación crónica que afecta las fibras nerviosas sensoriales y autónomas presentes en la superficie ocular, generando una inflamación de origen nervioso. Esta inflamación conlleva a un aumento en la liberación de dos neuropéptidos sensoriales, la sustancia P y el péptido relacionado con el gen de la calcitonina (CGRP), en las lágrimas de los fumadores.
La sustancia P actúa sobre las células epiteliales e inmunitarias, provocando la liberación de citocinas y quimiocinas que desencadenan inflamación en la superficie ocular y la superficie lagrimal. Por otro lado, el CGRP provoca la dilatación de los vasos sanguíneos y estimula la extravasación de leucocitos, lo que intensifica la inflamación.(8)
El estudio en animales reveló que, ante la exposición del humo del cigarrillo, las puntuaciones de TBUT no fueron diferencias significativas entre los grupos. En comparación con los grupos de control y de exposición de 4 semanas, los TBUT fueron significativamente más bajos en el grupo de exposición de 12 semanas. Los daños epiteliales y de la película lagrimal aparecieron en el grupo de exposición de 12 semanas, lo que probablemente estuvo relacionado con la duración de la exposición al humo de tabaco.(10)
La figura 2 muestra el procedimiento médico a aplicar ante la sospecha de trastorno de sequedad ocular. El mismo se basa en un enfoque integral que abarca la evaluación, el diagnóstico y el tratamiento. Se realiza una historia clínica detallada sobre los síntomas, la duración, la intensidad, las circunstancias en que se presentan y la respuesta a tratamientos previos. También se indagará sobre el estilo de vida del paciente sobre todo consumo de tabaco, uso de lentes de contacto, exposición a ambientes secos, etc.
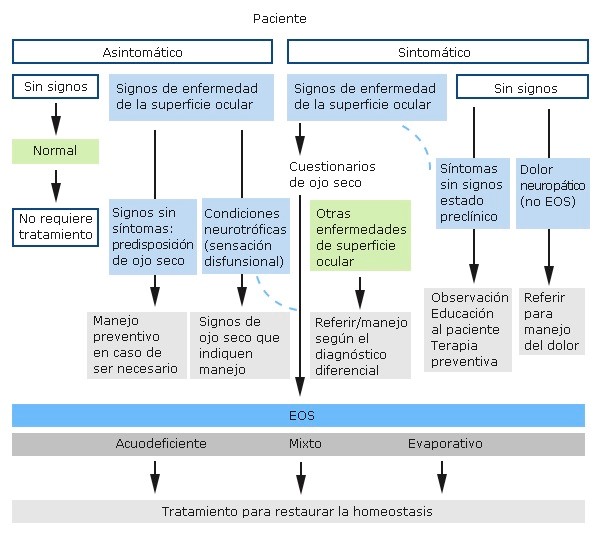
Figura 3. Proceder médico en caso de sequedad ocular
Otro de los elementos mostrados en la figura 2 es el examen físico. En este se evaluará la superficie ocular y la película lagrimal, buscando signos de sequedad, inflamación, o cualquier otra anomalía. Se observará la presencia de secreciones, la calidad de la película lagrimal y la integridad de la superficie corneal. Las pruebas complementarias son la Prueba de Schirmer, Tiempo de ruptura de la película lagrimal (TBPL), y la tinción corneal con fluoresceína, Otros estudios se realizarán: En casos complejos, pueden realizarse otros estudios, como la biomicroscopía de la película lagrimal o la evaluación de la osmolaridad de las lágrimas.
Para realizar el diagnóstico debe Basarce en la información recopilada durante la evaluación clínica y las pruebas complementarias. El médico realiza el diagnóstico del trastorno de sequedad ocular. El diagnóstico debe considerar la gravedad de los síntomas, la calidad de la película lagrimal, la presencia de inflamación y los hallazgos de las pruebas. El tratamiento se divide teniendo en cuenta la complejidad de la enfermedad en tratamiento conservador, tratamiento conservador y tratamiento quirúrgico
El tratamiento se realiza mediante el empleo de lágrimas artificiales, en forma de gotas o gel, son la primera línea de tratamiento para lubricar el ojo y mejorar la estabilidad de la película lagrimal. Las compresas tibias pueden ayudar a estimular la producción de lágrimas y aliviar la sensación de sequedad. Otro parte del tratamiento lo constituye el masaje de las glándulas lagrimales. El masaje de las glándulas lagrimales puede ayudar a estimular la producción de lágrimas. Los cambios en el estilo de vida, que se recomienda evitar ambientes secos, utilizar humidificadores en el hogar, usar gafas protectoras en ambientes ventosos y descansar la vista de las pantallas.
El tratamiento médico, que utiliza anticuerpos monoclonales, antinflamatorios tópicos y ácidos omega-3. El primero de ellos se utiliza para bloquear la acción de las citoquinas inflamatorias, lo que puede mejorar la inflamación en la superficie ocular. En el segundo caso se utilizan para reducir la inflamación en la superficie ocular. Los suplementos de ácidos grasos omega-3 se pueden recomendar para mejorar la salud de la película lagrimal. En casos severos de sequedad ocular, se pueden realizar procedimientos quirúrgicos para mejorar la producción de lágrimas. Estos procedimientos incluyen el taponamiento de los puntos lagrimales para disminuir la evaporación de la película lagrimal.
Para un óptimo resultado en el tratamiento a la enfermedad deberá aplicarse la atención de seguimiento: en este caso el paciente deberá realizar visitas de periódicas para evaluar la evolución del trastorno de sequedad ocular y ajustar el tratamiento según sea necesario. Es importante que el paciente colabore con el médico, informando sobre cualquier cambio en los síntomas o respuesta al tratamiento. Es fundamental que el paciente sea consciente de que el trastorno de sequedad ocular es un trastorno crónico que requiere un manejo continuo. Se recomienda mantener una buena higiene ocular y un estilo de vida que ayude a prevenir la exacerbación de los síntomas.
DISCUSIÓN
Los artículos revisados ofrecen un análisis profundo de la terminología contemporánea aplicada a la enfermedad de ojo seco, explorando sus antecedentes históricos y los diversos tipos de tratamientos disponibles. La información detallada permite comprender la complejidad de la condición, desde sus causas y síntomas hasta los métodos utilizados para aliviar la incomodidad y mejorar la calidad de vida de los pacientes. El conocimiento adquirido a través de estos recursos es crucial para profesionales médicos y pacientes, permitiéndoles tomar decisiones informadas sobre la gestión óptima de la enfermedad de sequedad ocular.
De acuerdo con la información obtenida de los artículos incluidos en esta revisión de tema, existe una diferencia considerable entre el impacto que presenta la película lagrimal en las personas fumadoras activas o pasivas en comparación con las no fumadoras. Esto obedece a que la exposición constante a irritantes, como en este caso el humo de tabaco, provoca daños en la superficie precorneal y en las glándulas de Meibomio, y a nivel corneal, lo que ocasiona que estas partes se vean afectadas en su función.
En general, esta revisión muestra que fumar cigarrillos de tabaco puede ocasionar hiperosmolaridad de la película lagrimal y deterioro de la capa lipídica. En consecuencia, realizar pruebas en serie para un diagnóstico más confiable sería lo indicado; a saber, un buen tamizaje por un cuestionario validado, TBUT y Schirmer, entre otras pruebas disponibles.
Para un diagnóstico más preciso del buen funcionamiento de la película lagrimal, se requiere evaluar la producción, la calidad y la estabilidad, sin interferir en la secreción refleja, mediante pruebas no invasivas, que son una herramienta muy útil, por no provocar secreción refleja. Estudios que examinen las variables longitudinales contribuirían así al objetivo de comprender completamente las relaciones existentes entre el tabaquismo y la reducción o afectación en película lagrimal.
En múltiples artículos se menciona la relación que existen entre el consumo de cigarrillo y las afectaciones de la película lagrimal, muchos de ellos apoyan a la idea que no existe relación negativa frente a la exposición al humo del cigarrillo y el tiempo de ruptura de la película lagrimal.(6,10,11,14)
Los artículos qué investigaron más a fondo la composición de la película lagrimal, sus capas, e histología en general pudieron ser un poco más certeros en cuanto a la relevancia qué tiene el hábito de fumar y la relación directa con el trastorno de sequedad ocular.(7,8,12,13)
Cuando la investigación se la realiza en forma ordenada y tomando en cuenta no sólo la exposición al humo del cigarrillo si no las repercusiones que generan el consumo de la nicotina y agentes derivados podemos encontrar cambios significativos en cada uno de los aspectos que involucra el trastorno de sequedad ocular, uno de ellos es el tiempo de ruptura de la película lagrimal, la secreción de lágrima, la presencia de células caliciformes y alteraciones de las mismas y sobre todo la sintomatología que puedan presentar los pacientes. Es aquí cuando podemos notar una relación directa entre el consumo de cigarrillo y la sintomatología de la sequedad ocular.(15,16)
CONCLUSIONES
El cigarrillo es un problema de salud pública, no solamente está ligado a enfermedades específicas de pulmones, corazón, cerebro, entre otros, sino también a problemas oculares, que pueden ser desde alteraciones a nivel de la retina y capa de nervios, como la alteración de la superficie ocular. El trastorno de sequedad ocular es una enfermedad infravalorada y subdiagnosticada. La misma que por desconocimiento no tiene un seguimiento y tratamiento apropiado, dejando de lado las posibles complicaciones que pudieran presentarse.
El tratamiento del trastorno de sequedad ocular requiere diagnóstico adecuado de la causa y dar tratamiento para disminuir los diferentes componentes que originan los síntomas. Es importante emplear tratamientos que disminuyan la disfunción de las glándulas de Meibomio que son un componente relevante en la fisiopatología de esta enfermedad. Una vez que se inicia el tratamiento del trastorno de sequedad ocular debe tomarse en cuenta factores modificables tal como lo es el consumo del cigarrillo; instruir a los pacientes sobre los efectos secundarios y las complicaciones que pueden ocurrir frente al consumo de nicotina.
REFERENCIAS BIBLIOGRÁFICAS
1. Alonso M. Protocolos ojo seco. Protocolos en la farmacia. 2019; 1(20). Elfarmaceutico.es. [citado el 1 de septiembre de 2024]. Disponible en: https://www.elfarmaceutico.es/uploads/s1/22/21/12-ef579-protocolos-ojo-seco.pdf
2. Manohar D, Shtein RM. Update on pharmacotherapy for dry eye. Curr Opin Ophthalmol [Internet]. 2023;34(6):550–4. Disponible en: http://dx.doi.org/10.1097/icu.0000000000000968
3. Mendoza-Aldaba II, Fortoul van der Goes TI. Síndrome de ojo seco. Una revisión de la literatura. Rev Fac Med Univ Nac Auton Mex [Internet]. 2021;64(5):46–54. Disponible en: http://dx.doi.org/10.22201/fm.24484865e.2021.64.5.07
4. Marini C. Ojo seco. Consejo Argentino de Oftalmología. 2020; 4(1). https://oftalmologos.org.ar/pacientes/patologias/ojo-seco
5. Tariq MA, Amin H, Ahmed B, Ali U, Mohiuddin A. Association of dry eye disease with smoking: A systematic review and meta-analysis. Indian J Ophthalmol [Internet]. 2022;70(6):1892–904. Disponible en: http://dx.doi.org/10.4103/ijo.ijo_2193_21.
6. Miglio F, Naroo S, Zeri F, Tavazzi S, Ponzini E. The effect of active smoking, passive smoking, and e-cigarettes on the tear film: An updated comprehensive review. Exp Eye Res [Internet]. 2021;210(108691):108691. Disponible en: http://dx.doi.org/10.1016/j.exer.2021.108691
7. Batlle-Ferrando S, Marín-Martínez S, Boniquet S, Sabater N. Complicaciones asocia-das al uso de lentes de contacto blandas. Semergen [Internet]. 2020;46(3):208–13. Disponible en: http://dx.doi.org/10.1016/j.semerg.2019.09.004
8. Tapia-Vargas MJ, Rodríguez de la Torre ML, García-Figueroa AV, Velo-Silvestre AA. Efecto del humo de tabaco en la película lagrimal en fumadores activos y pasivos: revisión de tema. Cienc Tecnol Para Salud Vis Ocul [Internet]. 2023;20(2). Disponible en: http://dx.doi.org/10.19052/sv.vol20.iss2.2
9. Narnoli P, Dhasmana R, Khanduri R. Dry eye disease and retinal nerve fiber layer changes in chronic smokers. Indian J Ophthalmol [Internet]. 2021;69(5):1178–82. Disponible en: http://dx.doi.org/10.4103/ijo.ijo_976_20
10. Morales-Mantilla DE, Huang X, Erice P, Porter P, Zhang Y, Figueroa M, et al. Cigarette smoke exposure in mice using a whole-body inhalation system. J Vis Exp [Internet]. 2020;(164). Disponible en: http://dx.doi.org/10.3791/61793
11. Li J, Zhang G, Nian S, Lv Y, Shao Y, Qiao N, et al. Dry eye induced by exposure to cigarette smoke pollution: An in vivo and in vitro study. Free Radic Biol Med [Internet]. 2020;153:187–201. Disponible en: http://dx.doi.org/10.1016/j.freeradbiomed.2020.04.007
12. Bakkar MM, Haddad MF, Khabour OF. The effects of tobacco waterpipe smoking on the ocular surface. Clin Exp Optom [Internet]. 2022;105(5):500–6. Disponible en: http://dx.doi.org/10.1080/08164622.2021.1956862
13. Uc Khimani KS, Go JA, De Souza RG, Mitchell T, Yu Z, de Paiva CS, et al. Regional comparison of goblet cell number and area in exposed and covered dry eyes and their correlation with tear MUC5AC. Sci Rep [Internet]. 2020;10(1). Disponible en: http://dx.doi.org/10.1038/s41598-020-59956-7
14. Vicente-Herrero MT, Ramírez-Iñiguez de la Torre MV, Terradillos-García MJ, López González ÁA. Síndrome del ojo seco. Factores de riesgo laboral, valoración y prevención. Semergen [Internet]. 2014;40(2):97–103. Disponible en: http://dx.doi.org/10.1016/j.semerg.2013.05.003
15. Aguilera Cruz AB, Rojas Meriño YF, Correa Rojas O, Cuzco Cacuango EG, Espín Aguirre GY. Estudio descriptivo de la película lagrimal en personas fumadoras en GT óptica, Ecuador 2019. Revista Metropolitana de Ciencias Aplicadas [Internet]. 2021;4(3):142–8. Disponible en: http://dx.doi.org/10.62452/2k56k152
16. Shuman-Betancourt I, Pérez-Mola K. La COVID-19 y sus consecuencias en el sistema ocular. Rev Inf Cient [Internet]. 2020 [citado 8 Sep 2024];99(3). https://revinfcientifica.sld.cu/index.php/ric/article/view/297827.
17. Cruz Bello P, Martínez Albarrán DMC, De La Cruz Martínez A, Jiménez Vargas D, Calderón Miranda M. Salud mental para la prevención de consumo de sustancias adictivas en adolescentes de bachillerato. Dilemas contemp: educ política valores [Internet]. 2023 [cited 2024 Sep 14]; Available from: https://dilemascontemporaneoseducacionpoliticayvalores.com/index.php/dilemas/article/view/3591
FINANCIACIÓN
Ninguna.
CONFLICTO DE INTERESES
Ninguno.
CONTRIBUCIÓN DE AUTORÍA
Conceptualización: Diego Francisco Pérez Villarroel, Dennys Jordan Pruna Ruíz, Natalia Estefanía Chacón Manjarrez.
Curación de datos: Diego Francisco Pérez Villarroel, Dennys Jordan Pruna Ruíz, Natalia Estefanía Chacón Manjarrez.
Análisis formal: Diego Francisco Pérez Villarroel, Dennys Jordan Pruna Ruíz, Natalia Estefanía Chacón Manjarrez.
Investigación: Diego Francisco Pérez Villarroel, Dennys Jordan Pruna Ruíz, Natalia Estefanía Chacón Manjarrez.
Metodología: Diego Francisco Pérez Villarroel, Dennys Jordan Pruna Ruíz, Natalia Estefanía Chacón Manjarrez.
Administración del proyecto: Diego Francisco Pérez Villarroel, Dennys Jordan Pruna Ruíz, Natalia Estefanía Chacón Manjarrez.
Recursos: Diego Francisco Pérez Villarroel, Dennys Jordan Pruna Ruíz, Natalia Estefanía Chacón Manjarrez.
Software: Diego Francisco Pérez Villarroel, Dennys Jordan Pruna Ruíz, Natalia Estefanía Chacón Manjarrez.
Supervisión: Diego Francisco Pérez Villarroel, Dennys Jordan Pruna Ruíz, Natalia Estefanía Chacón Manjarrez.
Validación: Diego Francisco Pérez Villarroel, Dennys Jordan Pruna Ruíz, Natalia Estefanía Chacón Manjarrez.
Visualización: Diego Francisco Pérez Villarroel, Dennys Jordan Pruna Ruíz, Natalia Estefanía Chacón Manjarrez.
Redacción – borrador original: Diego Francisco Pérez Villarroel, Dennys Jordan Pruna Ruíz, Natalia Estefanía Chacón Manjarrez.
Redacción – revisión y edición: Diego Francisco Pérez Villarroel, Dennys Jordan Pruna Ruíz, Natalia Estefanía Chacón Manjarrez.