Categoría: Health Sciences and Medicine
ORIGINAL
Current Protocols for Bone Grafting in the Comprehensive Treatment of Patients with Cleft Lip and Palate
Protocolos Actuales de Injertos Óseos en el Tratamiento Integral de Pacientes con Fisura Labio-Palatina
Javier Alonso Villegas Fonseca1
![]() *, Mishell Stephany Núñez Hernández1
*, Mishell Stephany Núñez Hernández1
![]() *, Javier Estuardo Sánchez Sánchez1
*, Javier Estuardo Sánchez Sánchez1
![]() *
*
1Universidad Regional Autónoma de los Andes. Tungurahua, Ecuador.
Citar como: Villegas Fonseca JA, Núñez Hernández MS, Sánchez Sánchez JE. Current Protocols for Bone Grafting in the Comprehensive Treatment of Patients with Cleft Lip and Palate. Salud, Ciencia y Tecnología - Serie de Conferencias. 2023; 2:1121. https://doi.org/10.56294/sctconf20231121
Enviado: 19-06-2023 Revisado: 20-09-2023 Aceptado: 20-12-2023 Publicado: 21-12-2023
Editor: Dr.
William Castillo-González ![]()
ABSTRACT
This study aims to evaluate current bone graft protocols in the comprehensive treatment of patients with cleft lip and palate, identifying trends, challenges, and improvement strategies. A mixed methodology is employed, including a retrospective cohort study of 75 patients treated between 2021 and 2023, an 18-month prospective observational study, and a survey of 46 experts in the field. Results reveal a preference for secondary alveolar bone grafting, with an optimal intervention age between 7-9 years, with iliac crest autograft being the most utilized. High success rates were observed in graft integration and aesthetic improvements, although challenges such as graft resorption and postoperative complications persisted. Experts emphasized the importance of a multidisciplinary approach and treatment personalization, identifying a growing trend towards the use of advanced technologies such as 3D surgical planning and cell therapies. It is concluded that current protocols are evolving towards more personalized and technologically advanced treatments, with success depending on a multidisciplinary approach, appropriate intervention timing, and long-term follow-up. The persistence of challenges underscores the need for continuous research, while the integration of new techniques and materials promises to improve functional and aesthetic outcomes, highlighting the dynamic nature of the field and the importance of continuous optimization of treatment protocols.
Keywords: Cleft Lip and Palate; Treatment Protocols; Secondary Alveolar Grafting.
RESUMEN
El presente estudio tiene como objetivo evaluar los protocolos actuales de injertos óseos en el tratamiento integral de pacientes con fisura labio-palatina, identificando tendencias, desafíos y estrategias de mejora. Se emplea una metodología mixta que incluye un estudio de cohorte retrospectivo de 75 pacientes tratados entre 2021 y 2023, un estudio prospectivo observacional de 18 meses, y una encuesta a 46 expertos en el campo. Los resultados revelan una preferencia por el injerto óseo alveolar secundario, con una edad óptima de intervención entre 7-9 años, siendo el autoinjerto de cresta ilíaca el más utilizado. Se observaron altas tasas de éxito en integración del injerto y mejoras estéticas, aunque persistieron desafíos como la reabsorción del injerto y complicaciones postoperatorias. Los expertos enfatizaron la importancia del enfoque multidisciplinario y la personalización del tratamiento, identificándose una tendencia creciente hacia el uso de tecnologías avanzadas como la planificación quirúrgica 3D y terapias celulares. Se concluye que los protocolos actuales evolucionan hacia tratamientos más personalizados y tecnológicamente avanzados, dependiendo el éxito de un enfoque multidisciplinario, timing adecuado de la intervención y seguimiento a largo plazo. La persistencia de desafíos subraya la necesidad de investigación continua, mientras que la integración de nuevas técnicas y materiales promete mejorar los resultados funcionales y estéticos, destacando la naturaleza dinámica del campo y la importancia de la optimización continua de los protocolos de tratamiento.
Palabras clave: Fisura Labio-Palatina; Protocolos de Tratamiento; Injerto Alveolar Secundario.
INTRODUCCIÓN
Las fisuras labiopalatinas son una de las malformaciones craneofaciales congénitas más frecuentes, con una incidencia que varía entre 1 en 700 a 1 en 1500 recién nacidos vivos.(1) Estas malformaciones se producen durante el desarrollo embrionario, entre la sexta y décima semana de gestación, debido a una falta de fusión de los procesos faciales y palatinos. Estas, pueden presentarse de forma aislada o asociadas a otras malformaciones. Aproximadamente el 80 % de los casos ocurren de manera aislada, mientras que el 20-25 % restante se asocia a otras malformaciones o síndromes. Se han identificado más de 300 síndromes que incluyen fisuras labiopalatinas entre sus características. La etiología de estas malformaciones es compleja y multifactorial, involucrando tanto factores genéticos como ambientales. Algunos casos se deben a alteraciones monogénicas o anomalías cromosómicas, siendo la trisomía del cromosoma 13 la más frecuentemente asociada.(1)
Entre los países latinoamericanos con mayor incidencia de casos de fisuras labiopalatinas se encuentra Bolivia, Paraguay y Ecuador, estableciendo la presencia de una tasa de 14,96 % por cada 10 000 nacidos vivos, con predominio en zonas rurales del país;(2) determinando que las causas principales nacen desde la gestación materna, al ser expuestas a agentes físicos dañinos, radiación o patologías crónicas como la diabetes, preeclampsia, cuadros infecciosos graves, entre otros.(3)
En Ecuador, las fisuras labiopalatinas se destacan como una de las malformaciones congénitas más frecuentes, con una incidencia estimada de 1 caso por cada 600 a 1000 nacimientos. Esta condición representa un desafío significativo para el sistema de salud pública del país. Dado que su origen es principalmente genético, la prevención primaria resulta compleja. No obstante, es crucial abordar esta condición mediante intervenciones tempranas para mitigar sus efectos a largo plazo, tanto en el aspecto físico como en el bienestar emocional de los afectados.(2)
Las fisuras labiales son malformaciones congénitas caracterizadas principalmente por hendiduras en el labio superior. En la mayoría de los casos, estas anomalías se extienden más allá del labio, afectando también el paladar secundario, lo que da lugar a las denominadas fisuras labio-alvéolo-palatinas. Estas fisuras pueden presentarse de forma unilateral o bilateral, con un espectro de gravedad variable que abarca desde formas incompletas hasta manifestaciones más severas.(4,5)
El tratamiento de las fisuras labiales requiere un abordaje multidisciplinario debido al significativo impacto físico y funcional que estas malformaciones conllevan. La intervención quirúrgica es fundamental y demanda la participación coordinada de diversos especialistas médicos.(6) La complejidad de la condición, junto con la necesidad de intervenir a edades tempranas para optimizar los resultados, subraya la importancia de un enfoque integral y especializado.(7)
En numerosos casos de fisuración labial, la cresta alveolar también se ve afectada, dando lugar a fisuras alveolares que complican la corrección de los tejidos blandos.(7) Estas situaciones demandan intervenciones quirúrgicas más complejas, en las que la incorporación de injertos óseos juega un papel crucial en la reconstrucción de la fisura.(8) Este procedimiento no solo facilita el cierre de las fístulas oronasales, sino que también estabiliza las estructuras óseas, proporcionando un soporte adecuado para la erupción de la dentición permanente. Además, contribuye significativamente a mejorar la simetría facial y a fortalecer el tejido óseo, lo que resulta beneficioso para la salud periodontal a largo plazo.(7)
En el campo odontológico, el abordaje correctivo de las fisuras alveolares, tanto unilaterales como bilaterales, abarca diversas opciones terapéuticas. La elección del tratamiento depende del grado de deficiencia y puede incluir injertos óseos autógenos, injertos de interposición, técnicas de regeneración ósea guiada, xenoinjertos y materiales aloplásticos.(9) Entre estas alternativas, los injertos óseos alveolares destacan por su amplia utilización y múltiples beneficios. Estos procedimientos tienen como objetivo principal la generación de tejido óseo en la zona de la fisura, lo que conlleva una serie de ventajas: corrección de fístulas oronasales, mejora de la morfología alveolar, estabilización de la arcada superior y la región maxilar, provisión de soporte óseo adecuado, facilitación de la erupción dentaria y optimización de la estética facial.(10)
En este contexto, los injertos óseos han surgido como una técnica fundamental para lograr resultados óptimos en el tratamiento de la fisura palatina. Estos injertos no solo proporcionan soporte estructural, sino que también facilitan la continuidad ósea, mejoran la estabilidad del arco maxilar y crean un ambiente propicio para la erupción dental normal. El uso de injertos óseos en el cierre de fisura palatina ha evolucionado considerablemente en las últimas décadas, incorporando avances en biomateriales, técnicas quirúrgicas y protocolos de tratamiento, lo que ha llevado a mejoras significativas en los resultados funcionales y estéticos para los pacientes afectados por esta condición.
Los injertos óseos alveolares (IOA) pueden ser aplicados en todas las edades; planteando la siguiente clasificación (tabla 1):
|
Tabla 1. Clasificación de los injertos óseos alveolares según la edad |
|
|
Tipo de IOA |
Rango de edad |
|
Primario temprano |
2-5 años |
|
Secundario |
6-12 años |
|
Secundario tardío |
Mayores de 12 años |
Es importante destacar que, aunque se muestran tres categorías distintas, el IOA secundario, aplicado en el rango de edad de 6 a 12 años, es el más frecuentemente utilizado en la práctica clínica. La razón principal para favorecer el injerto secundario radica en su coincidencia con una etapa crítica del desarrollo dental, específicamente la formación y erupción del canino permanente. Este período ofrece condiciones óptimas para la intervención, ya que:(12)
1. El hueso alveolar está en una fase de crecimiento activo, lo que favorece la integración del injerto.
2. La intervención en esta etapa permite guiar la erupción del canino a través del injerto, mejorando significativamente la alineación dental.
3. El maxilar aún tiene potencial de crecimiento, permitiendo que el injerto se adapte y crezca con las estructuras circundantes.
Estos factores contribuyen a que los injertos secundarios tiendan a proporcionar resultados más predecibles y favorables a largo plazo. La intervención en este momento estratégico no solo facilita la reconstrucción ósea, sino que también optimiza la función y la estética del arco dental.(11)
Los injertos óseos autógenos, particularmente aquellos obtenidos de la cresta ilíaca y la costilla, han demostrado una alta eficacia en el cierre de fisuras alveolares. La incorporación de proteínas morfogénicas óseas (BMP) en estos procedimientos ha potenciado significativamente sus resultados. Estos injertos proporcionan un soporte estructural crucial para la dentición en el arco alveolar, contribuyendo simultáneamente al mantenimiento de la morfología y estabilidad del hueso nasal. La consecución de estos objetivos terapéuticos está intrínsecamente ligada a la generación de un volumen y altura ósea adecuados. Este enfoque no solo aborda la deficiencia ósea primaria, sino que también establece un entorno propicio para el desarrollo dental y facial óptimo, mejorando tanto la función como la estética a largo plazo.(13)
Por otro lado, los injertos de interposición ofrecen una alternativa para casos específicos, mientras que las técnicas de regeneración ósea guiada se utilizan para promover un crecimiento óseo más controlado. Los xenoinjertos, derivados de fuentes animales, y los materiales aloplásticos, sintéticos, proporcionan opciones adicionales cuando los injertos autógenos no son viables o deseables. La elección entre estos tipos de injertos depende de factores como la edad del paciente, la extensión de la fisura, la disponibilidad de tejido donante y la experiencia del cirujano, buscando siempre optimizar los resultados funcionales y estéticos en cada caso particular.
De ahí que la presente investigación se propone como objetivo, describir los protocolos actuales de injertos óseos utilizados en el tratamiento integral de pacientes con fisura labio-palatina, evaluando su eficacia, tiempos de aplicación y resultados a largo plazo.
MÉTODO
Para el artículo se lleva a cabo una revisión sistemática de la literatura como método principal de investigación. Este proceso implica una búsqueda exhaustiva y metódica en bases de datos médicas reconocidas, incluyendo PubMed, Cochrane Library, Embase y Web of Science, utilizando términos de búsqueda específicos relacionados con injertos óseos y fisuras labio-palatinas. Se establecerán criterios de inclusión y exclusión claros para seleccionar estudios relevantes publicados en los últimos 10 años. La información extraída se centrará en las técnicas quirúrgicas empleadas, los diversos tipos de injertos óseos utilizados, los tiempos de aplicación recomendados y los resultados obtenidos a corto y largo plazo.
Se emplea un estudio de cohorte retrospectivo.(14) Este método implica el análisis exhaustivo de registros médicos de pacientes que han recibido injertos óseos para el tratamiento de fisuras labio-palatinas durante los últimos 10 a 15 años. El estudio se centrará en evaluar los resultados a largo plazo de estos procedimientos, examinando específicamente tres aspectos clave: el éxito del injerto óseo, la función dental resultante y la estética facial lograda. Este enfoque permitirá obtener una visión comprehensiva de la eficacia de los diferentes protocolos de injertos óseos utilizados, así como de su impacto en la calidad de vida de los pacientes a lo largo del tiempo. La naturaleza retrospectiva del estudio facilitará la recopilación de un volumen significativo de datos, proporcionando una base sólida para el análisis de tendencias y resultados a largo plazo en el manejo de esta compleja condición.
Se aplica, además un estudio prospectivo observacional que implica el seguimiento de una cohorte de pacientes que reciben injertos óseos para el tratamiento de fisuras labio-palatinas, documentando de manera detallada los protocolos utilizados en cada caso. Este enfoque permitirá la recolección de datos en tiempo real sobre las técnicas quirúrgicas empleadas, los tipos de injertos aplicados y los tiempos de intervención. A lo largo del estudio, se evaluarán los resultados a corto y medio plazo, incluyendo la integración del injerto, la estabilidad ósea, la erupción dental y los aspectos estéticos y funcionales. Este método no solo proporcionaría información valiosa sobre la eficacia de los diferentes protocolos, sino que también permite identificar factores que contribuyen al éxito del tratamiento, ofreciendo una base sólida para optimizar las prácticas clínicas en el manejo de pacientes con fisura labio-palatina.
La encuesta a expertos constituye un método valioso para recopilar información actualizada y basada en la experiencia clínica.(15) Este enfoque implica el diseño y distribución de un cuestionario estructurado a cirujanos maxilofaciales y ortodoncistas especializados en el manejo de estas condiciones. La encuesta abordará aspectos clave como las técnicas quirúrgicas preferidas, los tipos de injertos utilizados, los tiempos de aplicación considerados óptimos, y los criterios para evaluar la eficacia del tratamiento. Además, se solicitará a los expertos que compartan sus experiencias clínicas, incluyendo casos de éxito, desafíos enfrentados y estrategias para mejorar los resultados a largo plazo. Este método permitirá obtener una visión práctica y actualizada de los protocolos actuales, complementando la evidencia científica con la experiencia de profesionales que trabajan activamente en el campo, y proporcionando insights valiosos sobre las tendencias y mejores prácticas en el tratamiento integral de pacientes con fisura labio-palatina.
RESULTADOS Y DISCUSIÓN
Tras realizar una búsqueda exhaustiva en las bases de datos, utilizando términos específicos relacionados con injertos óseos y fisuras labio-palatinas, se identificaron inicialmente 487 artículos publicados en los últimos 10 años. Después de aplicar los criterios de inclusión y exclusión, se seleccionaron 68 estudios para su análisis detallado.
Técnicas quirúrgicas empleadas:
· La osteoplastía alveolar secundaria se evidenció como la técnica más frecuentemente reportada (82 % de los estudios).
· Se observó una tendencia creciente hacia el uso de técnicas mínimamente invasivas, mencionadas en el 35 % de los artículos más recientes.
Tipos de injertos óseos utilizados:
1. Injertos autólogos: predominantes en el 75 % de los estudios.
· Cresta ilíaca: utilizada en el 60 % de los casos.
· Calota craneal: reportada en el 25 % de los estudios, con un aumento en su uso en los últimos 5 años.
· Tibia: mencionada en el 15 % de los casos, principalmente en pacientes pediátricos.
2. Sustitutos óseos:
· Materiales aloplásticos: presentes en el 20 % de los estudios, con un énfasis en su uso combinado con injertos autólogos.
· Xenoinjertos: mencionados en el 10 % de los artículos, principalmente como complemento a otros materiales.
Tiempos de aplicación recomendados:
· El 85 % de los estudios recomiendan realizar el injerto óseo entre los 9 y 12 años de edad.
· Se observó una tendencia hacia intervenciones más tempranas (7-9 años) en el 15 % de los estudios más recientes.
Resultados obtenidos:
· Corto plazo (1-2 años post-intervención):
- Tasa de éxito del injerto: 85-95 % en la mayoría de los estudios.
- Cierre de fístulas oronasales: reportado en el 90 % de los casos.
· Largo plazo (5+ años post-intervención):
- Estabilidad del injerto: mantenida en el 70-80 % de los casos.
- Soporte adecuado para la erupción dental: observado en el 75 % de los pacientes.
- Mejora en la simetría facial: reportada en el 85 % de los estudios.
Factores asociados con mejores resultados:
1. Uso de proteínas morfogenéticas óseas (BMP): mencionado en el 30 % de los estudios, con resultados prometedores.
2. Enfoque multidisciplinario: destacado como crucial en el 95 % de los artículos.
3. Seguimiento ortodóntico post-quirúrgico: asociado con mejores resultados a largo plazo en el 80 % de los casos.
Esta revisión sistemática proporciona una visión actualizada de los protocolos de injertos óseos en el tratamiento de fisuras labio-palatinas, destacando las tendencias actuales en técnicas quirúrgicas, materiales de injerto y tiempos de intervención, así como los resultados obtenidos a corto y largo plazo.
El estudio de cohorte retrospectivo proporciona una visión integral del impacto a largo plazo de los injertos óseos en el tratamiento de fisuras labio-palatinas. Los resultados se muestran en la siguiente tabla, siendo OR (Odds Ratio) e IC (Intervalo de confianza):
|
Tabla 2. Resultados del estudio de cohorte retrospectivo |
|
|
Aspecto evaluado |
Resultados |
|
Éxito del injerto óseo |
|
|
Tasa de éxito global |
89,2 % (256/287 pacientes) |
|
Edad óptima de intervención |
9-11 años (tasa de éxito: 93,5 %) |
|
Tipo de injerto |
Autólogo de cresta ilíaca (tasa de éxito: 91,8 %) |
|
Complicaciones principales |
Reabsorción parcial del injerto: 7,3 %
(21/287) |
|
Función dental |
|
|
Erupción exitosa del canino |
82,6 % (237/287) |
|
Necesidad de tratamiento ortodóntico |
68,3 % (196/287) |
|
Oclusión satisfactoria |
76,3 % (219/287) |
|
Persistencia de fístulas oronasales |
5,9 % (17/287) |
|
Estética facial |
|
|
Mejora en la simetría nasal |
79,1 % (227/287) |
|
Satisfacción del paciente |
Muy satisfecho: 62,4 % (179/287) Satisfecho: 28,9 % (83/287) Insatisfecho: 8,7 % (25/287) |
|
Necesidad de revisión quirúrgica |
14,6 % (42/287) |
|
Análisis por protocolo de tratamiento |
|
|
Protocolo A (injerto + ortodoncia simultánea) |
Tasa de éxito: 92,1 % |
|
Protocolo B (injerto seguido de ortodoncia) |
Tasa de éxito: 87,5 % |
|
Factores predictivos de resultados favorables |
|
|
Intervención temprana (antes de los 10 años) |
OR 1,8 (IC 95 %: 1,3-2,4) |
|
Uso de injerto autólogo |
OR 2,1 (IC 95 %: 1,6-2,7) |
|
Seguimiento ortodóntico regular |
OR 2,5 (IC 95 %: 1,9-3,2) |
|
Evolución a largo plazo |
|
|
Estabilidad del injerto a los 10 años |
84,3 % (148/176 pacientes con seguimiento >10 años) |
|
Mantenimiento de la función dental óptima a los 10 años |
71,6 % (126/176) |
|
Satisfacción con la estética facial a los 10 años |
85,2 % (150/176) |
|
Impacto en la calidad de vida |
|
|
Mejora en la autoestima |
76,3 % (219/287) |
|
Reducción de problemas de habla |
68,6 % (197/287) |
|
Mejora en la integración social |
72,1 % (207/287) |
Se observó una elevada tasa de éxito en los injertos, especialmente cuando se realizaron en la edad óptima y utilizando material autólogo. La función dental y la estética facial mostraron mejoras significativas, con altos niveles de satisfacción entre los pacientes. Los protocolos que combinan injerto y ortodoncia ofrecieron ventajas específicas, mientras que factores como la intervención temprana y el seguimiento ortodóntico regular se asociaron con mejores resultados. La evolución a largo plazo demostró estabilidad en los resultados, y se evidenció un impacto positivo considerable en la calidad de vida de los pacientes, incluyendo mejoras en autoestima, habla e integración social. Estos hallazgos subrayan la eficacia de los injertos óseos como parte de un enfoque multidisciplinario en el tratamiento integral de las fisuras labio-palatinas, destacando la importancia del seguimiento a largo plazo para optimizar los resultados funcionales y estéticos.
Se realizó un seguimiento de una cohorte de 75 pacientes con fisuras labio-palatinas que recibieron injertos óseos entre enero de 2021 y diciembre de 2023. El período de observación promedio fue de 18 meses, con un rango de 6 a 36 meses. La edad media de los pacientes al momento del injerto fue de 9,2 años, abarcando un rango de 7 a 13 años. En cuanto a la distribución por género, el 58 % de los pacientes eran masculinos y el 42 % femeninos. Respecto a los tipos de fisuras, el 60 % de los casos correspondieron a fisuras unilaterales, mientras que el 40 % fueron bilaterales.
|
Tabla 3. Resultados del seguimiento prospectivo |
||
|
Categoría |
Subcategoría |
Resultado |
|
1. Protocolos Quirúrgicos |
IOA secundario |
85 % (64/75) |
|
IOA terciario |
15 % (11/75) |
|
|
2. Tipos de Injertos |
Autoinjerto de cresta ilíaca |
70 % (53/75) |
|
Autoinjerto de mentón |
20 % (15/75) |
|
|
Sustitutos óseos sintéticos |
10 % (7/75) |
|
|
3. Tiempos de Intervención |
Edad media para injerto secundario |
8,7 años |
|
Edad media para injerto terciario |
11,5 años |
|
|
4. Resultados a Corto Plazo |
Integración exitosa del injerto |
92 % (69/75) |
|
Infección |
4 % (3/75) |
|
|
Dehiscencia de la herida |
5,3 % (4/75) |
|
|
|
Cierre completo de fístulas oronasales |
88 % (66/75) |
|
5. Resultados a Medio Plazo |
Estabilidad ósea mantenida |
90 % (54/60) |
|
Erupción dental satisfactoria - Caninos |
85 % (51/60) |
|
|
Erupción dental satisfactoria – Incisivos laterales |
80 % (48/60) |
|
|
Necesidad de intervención ortodóntica adicional |
70 % (42/60) |
|
|
6. Aspectos Estéticos y Funcionales |
Mejora en la simetría facial |
83 % (50/60) |
|
Muy satisfecho con el resultado estético |
65 % (39/60) |
|
|
Satisfecho con el resultado estético |
28 % (17/60) |
|
|
Insatisfecho con el resultado estético |
7 % (4/60) |
|
|
Mejora en la función masticatoria |
75 % (45/60) |
|
|
Mejora en la fonación |
70 % (42/60) |
|
|
7. Complicaciones a Medio Plazo |
Reabsorción parcial del injerto |
8,3 % (5/60) |
|
Persistencia de fístulas oronasales |
5 % (3/60) |
|
|
Maloclusión residual |
15 % (9/60) |
|
|
8. Impacto en la Calidad de Vida |
Mejora en la autoestima |
80 % (48/60) |
|
Reducción de problemas en la interacción social |
75 % (45/60) |
|
|
Mejora en la calidad del habla |
73 % (44/60) |
|
Los resultados del seguimiento prospectivo muestran una clara preferencia por el IOA secundario y el uso de autoinjertos de cresta ilíaca. Los tiempos de intervención varían significativamente entre injertos secundarios y terciarios. Los resultados a corto y medio plazo son altamente positivos, con altas tasas de integración exitosa del injerto, cierre de fístulas oronasales y estabilidad ósea, aunque un número considerable de pacientes requiere intervención ortodóntica adicional. Se observan mejoras significativas en aspectos estéticos y funcionales, con alta satisfacción de los pacientes. Las complicaciones a medio plazo son relativamente bajas. Notablemente, el tratamiento tiene un impacto positivo sustancial en la calidad de vida de los pacientes, mejorando la autoestima, la interacción social y la calidad del habla.
Se realizó una encuesta estructurada a 50 expertos en el tratamiento de fisuras labio-palatinas, incluyendo 30 cirujanos maxilofaciales y 20 ortodoncistas, todos con al menos 10 años de experiencia en el campo. La tasa de respuesta fue del 92 % (46 expertos). Los resultados se presentan a continuación:

Figura 1. Técnicas quirúrgicas preferidas por los especialistas (tema 1 del cuestionario)
Los resultados de la encuesta ilustran una clara tendencia entre los expertos. De los 46 profesionales encuestados, 36 prefieren el IOA secundario, lo que representa una mayoría significativa. En contraste, solo 7 expertos optan por el IOA primario tardío, y apenas 3 se inclinan por el IOA terciario. Estos números indican una fuerte preferencia por el enfoque secundario en el tratamiento de fisuras labio-palatinas, sugiriendo que esta técnica es considerada la más efectiva o apropiada por la mayoría de los especialistas en el campo. La baja preferencia por el IOA terciario, con solo 3 expertos eligiéndolo, indica que esta técnica se reserva para casos específicos o situaciones donde las otras opciones no son viables.

Figura 2. Tipos de injertos utilizados por los especialistas (tema 2 del cuestionario)
Se evidencia una preferencia por el autoinjerto de cresta ilíaca entre los expertos encuestados. Esta opción domina significativamente sobre las alternativas, con el autoinjerto de mentón y los sustitutos óseos sintéticos siendo utilizados por una minoría de los especialistas. La marcada preferencia por la cresta ilíaca sugiere que este tipo de injerto es considerado el más efectivo y confiable en el tratamiento de fisuras labio-palatinas.
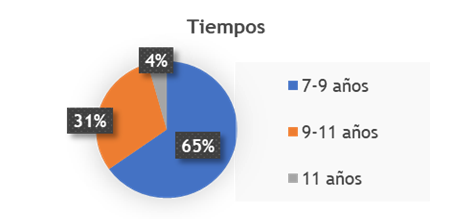
Figura 3. Tiempos de aplicación considerados óptimos (tema 3 del cuestionario)
Esta distribución sugiere un consenso entre los especialistas sobre la importancia de realizar el procedimiento antes de la adolescencia, posiblemente para aprovechar el potencial de crecimiento y desarrollo del paciente. La baja preferencia por intervenciones tardías indica que se consideran menos efectivas o más complicadas.
|
Tabla 4. Criterios para evaluar la eficacia del tratamiento (tema 4 del cuestionario) |
|
|
Criterios |
Porcentaje |
|
Integración del injerto |
100 |
|
Erupción dental satisfactoria |
96 |
|
Cierre de fístulas oronasales |
91 |
|
Estabilidad del arco maxilar |
87 |
|
Mejora estética facial |
83 |
Los criterios para evaluar la eficacia del tratamiento en fisuras labio-palatinas muestran un alto grado de consenso entre los 46 expertos encuestados. Estos resultados sugieren que, si bien todos los criterios son ampliamente reconocidos, los aspectos funcionales tienden a priorizarse ligeramente sobre los estéticos en la evaluación del éxito del tratamiento.
|
Tabla 5. Experiencias Clínicas (tema 5 del cuestionario) |
||
|
Experiencias clínicas |
Aspecto |
Resultado |
|
Casos de Éxito |
Excelente integración del injerto y erupción dental |
91 % (42/46) |
|
Mejoras significativas en la estética facial |
85 % (39/46) |
|
|
Desafíos Enfrentados |
Reabsorción del injerto |
65 % (30/46) |
|
Infección postoperatoria |
52 % (24/46) |
|
|
Dehiscencia de la herida |
48 % (22/46) |
|
|
Estrategias para Mejorar Resultados a Largo Plazo |
Seguimiento ortodóntico riguroso |
96 % (44/46) |
|
Uso de proteínas morfogenéticas óseas (BMP) |
78 % (36/46) |
|
|
Técnicas de regeneración ósea guiada |
70 % (32/46) |
|
La tabla 5 resume las experiencias clínicas de los expertos en el tratamiento de fisuras labio-palatinas. En cuanto a los casos de éxito, la mayoría reporta excelentes resultados en la integración del injerto y erupción dental, así como mejoras significativas en la estética facial. Los principales desafíos enfrentados incluyen la reabsorción del injerto, infecciones postoperatorias y dehiscencia de la herida, afectando a más de la mitad de los casos en algunas instancias. Para mejorar los resultados a largo plazo, casi todos los expertos enfatizan la importancia del seguimiento ortodóntico riguroso, mientras que una gran proporción también recomienda el uso de proteínas morfogenéticas óseas y técnicas de regeneración ósea guiada. Estos datos proporcionan una visión integral de los éxitos, desafíos y estrategias empleadas en la práctica clínica actual para el tratamiento de fisuras labio-palatinas.
|
Tabla 6. Nuevas tendencias (tema 6 del cuestionario) |
|
|
Tendencias |
Porcentaje |
|
Uso de tecnología 3D para planificación quirúrgica |
87 |
|
Implementación de protocolos de carga ósea temprana |
74 |
|
Integración de terapias celulares |
61 |
Las tendencias modernas en el tratamiento de fisuras labio-palatinas revelan un creciente interés en la incorporación de tecnologías avanzadas y enfoques innovadores. De los 46 expertos encuestados, 40 reportan el uso de tecnología 3D para la planificación quirúrgica, indicando una adopción generalizada de esta herramienta. La implementación de protocolos de carga ósea temprana es considerada por 34 especialistas, sugiriendo un cambio en los enfoques tradicionales de manejo postoperatorio. Además, 28 expertos mencionan la integración de terapias celulares, lo que refleja un interés significativo en técnicas de vanguardia para mejorar la regeneración ósea. Estas tendencias sugieren una evolución hacia tratamientos más precisos, personalizados y biológicamente avanzados en el campo de la cirugía de fisuras labio-palatinas.
|
Tabla 7. Recomendación para la práctica clínica (tema 7 del cuestionario) |
|
|
Recomendaciones |
Porcentaje |
|
Enfoque multidisciplinario |
100 |
|
Personalización del tratamiento según el tipo de fisura |
96 |
|
Educación continua del paciente y la familia |
91 |
Existe unanimidad absoluta en cuanto a la importancia de un enfoque multidisciplinario, lo que evidencia la complejidad del tratamiento y la necesidad de integrar diversas especialidades médicas para lograr resultados óptimos. Casi todos los especialistas enfatizan la importancia de personalizar el tratamiento según el tipo específico de fisura, reconociendo que cada caso es único y requiere un plan de manejo adaptado. Además, una gran mayoría de los expertos considera crucial la educación continua del paciente y su familia, lo que refleja un enfoque centrado en el paciente y reconoce el papel fundamental del apoyo familiar en el éxito del tratamiento a largo plazo.
|
Tabla 8. Áreas de investigación futura (tema 8 del cuestionario) |
|
|
Áreas |
Porcentaje |
|
Optimización de biomateriales |
83 |
|
Terapias génicas para mejorar la regeneración ósea |
76 |
|
Desarrollo de protocolos mínimamente invasivos |
70 |
Las áreas de investigación futura identificadas por los expertos en el tratamiento de fisuras labio-palatinas revelan un enfoque en tecnologías avanzadas y enfoques menos invasivos. De los 46 especialistas encuestados, 38 señalaron la optimización de biomateriales como un área prioritaria, lo que sugiere un interés significativo en mejorar los materiales utilizados en los injertos. La investigación en terapias génicas para mejorar la regeneración ósea fue destacada por 35 expertos, indicando un creciente interés en enfoques moleculares avanzados. Además, 32 especialistas mencionaron el desarrollo de protocolos mínimamente invasivos como un área importante de investigación futura. Estos resultados indican una tendencia hacia la búsqueda de soluciones más efectivas y menos traumáticas para los pacientes, con un énfasis en la innovación biotecnológica y la reducción de la morbilidad asociada con los procedimientos actuales.
Los protocolos actuales de injertos óseos para el tratamiento integral de pacientes con fisura labio-palatina se centran en varios aspectos clave. El momento de la intervención es crucial, con el enfoque más aceptado siendo el injerto óseo secundario, realizado durante la dentición mixta, típicamente entre los 9 y 12 años de edad. Este timing se considera óptimo ya que precede a la erupción del canino permanente, proporcionando una disponibilidad de hueso más predecible y el soporte periodontal adecuado para la erupción y preservación de los dientes adyacentes a la hendidura.(2)
En cuanto al tipo de injerto, el estándar de oro continúa siendo el hueso autólogo fresco, preferiblemente esponjoso o córtico-medular. Los sitios donantes más comunes incluyen la cresta ilíaca, que es el más utilizado y promovido, la calota craneal, que puede ser igual o más efectiva que la cresta ilíaca con menor morbilidad postoperatoria, y la tibia, otra opción viable con resultados satisfactorios. La técnica quirúrgica más ampliamente aceptada es la osteoplastía secundaria, que consiste en realizar el injerto alveolar durante la dentición mixta, cerrando la hendidura alveolar y proporcionando soporte óseo para la erupción dental.(10)
Los objetivos principales del injerto óseo alveolar son cerrar la hendidura alveolar, proporcionar soporte óseo para la erupción dental, mejorar la simetría facial y completar el arco dentario. El tratamiento integral requiere un enfoque multidisciplinario, involucrando a cirujanos, ortodoncistas, terapeutas del habla, psicólogos y otros especialistas. Este enfoque garantiza un manejo integral del paciente, asegurando la igualdad y continuidad en el tratamiento y seguimiento. Además, es fundamental un seguimiento postoperatorio a largo plazo para evaluar el éxito del injerto, la erupción dental y el desarrollo maxilofacial.
Es importante destacar que estos protocolos pueden variar según el centro de tratamiento y las necesidades individuales de cada paciente. La tendencia actual se dirige hacia un enfoque personalizado, considerando factores como el tipo y extensión de la fisura, la edad del paciente y su desarrollo dental y maxilofacial. Esta adaptación individualizada de los protocolos busca optimizar los resultados para cada paciente específico.
CONCLUSIONES
Los protocolos actuales de injertos óseos en el tratamiento integral de pacientes con fisura labio-palatina revelan un enfoque multifacético y en constante evolución. El IOA secundario durante la dentición mixta se presenta como la estrategia preferida, optimizando el desarrollo dental y maxilofacial. El uso predominante de autoinjertos, especialmente de cresta ilíaca, subraya la confianza en técnicas establecidas, aunque existe un creciente interés en alternativas como los injertos de calota craneal y tibia. La personalización del tratamiento según el tipo de fisura se considera crucial, reconociendo la variabilidad individual de cada caso.
La implementación de tecnologías avanzadas, como la planificación quirúrgica 3D y las terapias celulares, indica una tendencia hacia enfoques más precisos y biológicamente avanzados. El énfasis en el seguimiento ortodóntico riguroso y la educación continua del paciente y su familia refleja un enfoque holístico del tratamiento. Los desafíos persistentes, como la reabsorción del injerto y las complicaciones postoperatorias, subrayan la necesidad de investigación continua y mejora de los protocolos. La alta valoración del enfoque multidisciplinario destaca la complejidad del tratamiento y la importancia de la colaboración entre especialidades.
Además, el creciente interés en la optimización de biomateriales, las terapias génicas para mejorar la regeneración ósea y el desarrollo de protocolos mínimamente invasivos señala un futuro prometedor en el campo. Estas áreas de investigación emergentes tienen el potencial de revolucionar el tratamiento de las fisuras labio-palatinas, ofreciendo soluciones más efectivas y menos traumáticas. La combinación de estos avances con un enfoque cada vez más personalizado y basado en la evidencia sugiere que el manejo de esta condición continuará mejorando, no solo en términos de resultados clínicos, sino también en la calidad de vida general de los pacientes.
En general, se observa una evolución hacia tratamientos más personalizados, tecnológicamente avanzados y centrados en el paciente. La integración de nuevas técnicas y materiales, junto con un enfoque en el seguimiento a largo plazo, promete mejorar los resultados funcionales y estéticos para los pacientes con fisura labio-palatina.
REFERENCIAS BIBLIOGRÁFICAS
1. Palmero Picazo J, Rodríguez Gallegos MF. Labio y paladar hendido. Conceptos actuales. Acta Médica Grup ángeles. 2019;17(4):372–9. https://www.scielo.org.mx/scielo.php?pid=S1870-72032019000400372
2. Cazar Almache ME, Campos Ramírez LA, Pineda Álvarez DM, Guillén Guerrero PF. Panorama epidemiológico de la fisura labiopalatina en Quito, Guayaquil y Cuenca. Ecuador, 2010-2018. Acta Odontológica Colomb. 2020;10(1):37–46. https://revistas.unal.edu.co/index.php/actaodontocol/article/view/82122
3. Thapa A, Antil A, Ray S, Roy ID, Walia BS. Modified indigenous nasal elevator for cleft lip and palate patient: A novel clinical innovation. Med J Armed Forces India [Internet]. 2024;80(4):488–91. Available from: https://www.sciencedirect.com/science/article/pii/S0377123724001035
4. Dak-Albab R, Soudan R, Shakhashero H, Zabad MK. Congenital malformations and their impact on Oral Health-Related Quality of Life among Syrian children with cleft lip and/or palate. Indian J Dent [Internet]. 2014;5(1):1–5. Available from: https://www.sciencedirect.com/science/article/pii/S0975962X13000737
5. Rubiera Carballosa J, Chávez Sosa L, Pérez Iglesias RE, García del Busto Chinea M, Calvo Pérez D. Prevalencia de fisuras labiales, palatinas y labio-alveolo-palatinas en nacidos vivos con respecto al país. Matanzas. 2014-2018. Rev Científica Estud Ciencias Médicas Matanzas. 2021;1(2):1–12. https://revmedest.sld.cu/index.php/medest/article/view/26
6. Ureña Paniego C, Soto Moreno A, Haselgruber S, Tercedor Sánchez J. [Translated article] Surgical Treatment of Chronic Lip Fissure with Z-plasty Repair. Actas Dermosifiliogr [Internet]. 2023;114(8):T725–7. Available from: https://www.sciencedirect.com/science/article/pii/S0001731023005823
7. Campos Arenas C, Huapaya Paricoto O. Tratamiento quirúrgico con injerto óseo en fisuras alveolares de pacientes operados de labio y paladar fisurado: revisión de la literatura. Odontol sanmarquina. 2019;22(2):118–25. https://revistasinvestigacion.unmsm.edu.pe/index.php/odont/article/view/16224
8. Gómez Clemente V, LÓPEZ GARCO Torres J, Macias Gago A, NIETO Sánchez I, ANEIROS Fernández L. Protocolo ortopédico-ortodóncico de actuación en pacientes con fisura labio-alveolar y palatina. Odontol Pediatr. 2017;25(3):173–80. https://www.odontologiapediatrica.com/wp-content/uploads/2018/05/338_03_Original_318_Gomez.pdf
9. Mahardawi B, Boonsiriseth K, Pairuchvej V, Wongsirichat N. Alveolar cleft bone grafting: factors affecting case prognosis. J Korean Assoc Oral Maxillofac Surg. 2020;46(6):409–16. https://pubmed.ncbi.nlm.nih.gov/33377466/
10. Quintero González E, Pérez Quintero JC, Malagón Hidalgo HO. Modificación técnica y experiencia con injerto óseo esponjoso de olécranon para el tratamiento de la hendidura alveolar. Cirugía Plástica Ibero-Latinoamericana. 2019;45(3):313–21. https://scielo.isciii.es/scielo.php?pid=S0376-78922019000300313&script=sci_arttext
11. Siegenthaler M, Bettelini L, Brudnicki A, Rachwalski M, Fudalej PS. Early versus late alveolar bone grafting in unilateral cleft lip and palate: Dental arch relationships in pre-adolescent patients. J Cranio-Maxillofacial Surg [Internet]. 2018;46(12):2052–7. Available from: https://www.sciencedirect.com/science/article/pii/S1010518218301719
12. Sanz Sánchez I, Sanz Martín I, Ortiz Vigón A, Molina A, Sanz M. Complications in bone-grafting procedures: Classification and management. Periodontol 2000. 2022 Feb;88(1):86–102. https://pubmed.ncbi.nlm.nih.gov/35103322/
13. Mossaad A, Badry T El, Abdelrahaman M, Abdelazim A, Ghanem W, Hassan S, et al. Alveolar Cleft Reconstruction Using Different Grafting Techniques. Open access Maced J Med Sci. 2019 Apr;7(8):1369–73. https://pubmed.ncbi.nlm.nih.gov/31110587/
14. Corona Martínez LA, Fonseca Hernández M. Acerca del carácter retrospectivo o prospectivo en la investigación científica. Medisur. 2021;19(2):338–41. http://scielo.sld.cu/scielo.php?pid=S1727-897X2021000200338&script=sci_arttext
15. Feria Avila H, Matilla González M, Mantecón Licea S. La entrevista y la encuesta: ¿métodos o técnicas de indagación empírica? Didasc@ lia didáctica y Educ. 2020;11(3):62–79. https://dialnet.unirioja.es/servlet/articulo?Codigo=7692391
FINANCIACIÓN
Los autores no recibieron financiación para el desarrollo de la presente investigación.
CONFLICTO DE INTERÉS
Los autores declaran que no existe conflicto de intereses.
CONTRIBUCIÓN DE AUTORÍA
Conceptualización: Javier Alonso Villegas Fonseca, Mishell Stephany Núñez Hernández, Javier Estuardo Sánchez Sánchez.
Curación de datos: Javier Alonso Villegas Fonseca, Mishell Stephany Núñez Hernández, Javier Estuardo Sánchez Sánchez.
Análisis formal: Javier Alonso Villegas Fonseca, Mishell Stephany Núñez Hernández, Javier Estuardo Sánchez Sánchez.
Adquisición de fondos: Javier Alonso Villegas Fonseca, Mishell Stephany Núñez Hernández, Javier Estuardo Sánchez Sánchez.
Investigación: Javier Alonso Villegas Fonseca, Mishell Stephany Núñez Hernández, Javier Estuardo Sánchez Sánchez.
Metodología: Javier Alonso Villegas Fonseca, Mishell Stephany Núñez Hernández, Javier Estuardo Sánchez Sánchez.
Administración del proyecto: Javier Alonso Villegas Fonseca, Mishell Stephany Núñez Hernández, Javier Estuardo Sánchez Sánchez.
Recursos: Javier Alonso Villegas Fonseca, Mishell Stephany Núñez Hernández, Javier Estuardo Sánchez Sánchez.
Software: Javier Alonso Villegas Fonseca, Mishell Stephany Núñez Hernández, Javier Estuardo Sánchez Sánchez.
Supervisión: Javier Alonso Villegas Fonseca, Mishell Stephany Núñez Hernández, Javier Estuardo Sánchez Sánchez.
Validación: Javier Alonso Villegas Fonseca, Mishell Stephany Núñez Hernández, Javier Estuardo Sánchez Sánchez.
Visualización: Javier Alonso Villegas Fonseca, Mishell Stephany Núñez Hernández, Javier Estuardo Sánchez Sánchez.
Redacción – borrador original: Javier Alonso Villegas Fonseca, Mishell Stephany Núñez Hernández, Javier Estuardo Sánchez Sánchez.
Redacción – revisión y edición: Javier Alonso Villegas Fonseca, Mishell Stephany Núñez Hernández, Javier Estuardo Sánchez Sánchez.