ORIGINAL
Immediate placement of post-extraction dental implant with soft tissue graft: a case report
Colocación inmediata de implante dental post-extracción con injerto de tejido blando: reporte de caso clínico
María Nancy Criollo Supe1 ![]() *, Gladys Viviana Urrego
Cueva1
*, Gladys Viviana Urrego
Cueva1 ![]() *, Adriana Katherine
Quezada Quiñonez1
*, Adriana Katherine
Quezada Quiñonez1 ![]() *
*
1Universidad Regional Autónoma de Los Andes. Sede Ibarra, Ecuador.
Citar como: Criollo Supe MN, Urrego Cueva GV, Quezada Quiñonez AK. Immediate placement of post-extraction dental implant with soft tissue graft: a case report. Salud, Ciencia y Tecnología - Serie de Conferencias. 2024; 3:.678. https://doi.org/10.56294/sctconf2024.678
Enviado: 18-02-2024 Revisado: 22-07-2024 Aceptado: 22-11-2024 Publicado: 23-11-2024
Editor: Dr.
William Castillo-González ![]()
Autor para la correspondencia: María Nancy Criollo Supe *
ABSTRACT
The immediate placement of post-extraction dental implants represents an innovative technique in implantology, designed to preserve bone architecture and optimize the stability of peri-implant tissues. The objective of the study was to evaluate the efficacy of immediate post-extraction implant placement with soft tissue grafting and guided tissue regeneration in preserving bone architecture and peri-implant tissue stability. This case study involved a 37-year-old male patient who underwent atraumatic extraction of a root remnant in tooth #14. Subsequently, a SIM Cono Morse implant (3,5 x 11,5 mm) was placed, with the GAP filled with bovine bone graft and the alveolus hermetically sealed using a connective tissue graft from the palate. Clinical and radiographic follow-up was conducted over a three-month period. The results showed proper implant integration, with no significant peri-implant bone loss and adequate soft tissue healing in both surgical sites. The technique reduced the number of surgical interventions and the total treatment time, achieving a satisfactory functional and aesthetic outcome. In conclusion, the approach of immediate post-extraction implant placement with soft tissue grafting and guided bone regeneration proves to be effective and predictable in preserving bone architecture and peri-implant tissue stability, offering significant advantages in terms of aesthetics, functionality, and patient satisfaction.
Keywords: Dental Implants; Bovine Bone Graft; Guided Tissue Regeneration; Peri-Implant Tissues; Healing.
RESUMEN
La colocación inmediata de implantes dentales post-extracción representa una técnica innovadora en implantología, diseñada para preservar la arquitectura ósea y optimizar la estabilidad de los tejidos periimplantarios. El objetivo del estudio fue evaluar la eficacia de la colocación inmediata de implantes post-extracción con injerto de tejido blando y regeneración tisular guiada en la preservación de la arquitectura ósea y la estabilidad de los tejidos periimplantarios. Se trató de un caso clínico de un paciente masculino de 37 años, al que se le realizó la extracción atraumática de un remanente radicular en la pieza dental #14. Posteriormente, se colocó un implante tipo SIM Cono Morse (3,5 x 11,5 mm) con relleno del GAP con injerto óseo bovino y cierre hermético del alveolo mediante injerto de tejido conectivo del paladar. El seguimiento clínico y radiográfico se realizó durante tres meses. Los resultados mostraron una correcta integración del implante, sin pérdida ósea periimplantaria significativa, y una adecuada cicatrización de los tejidos blandos en ambas zonas quirúrgicas. La técnica permitió reducir el número de intervenciones quirúrgicas y el tiempo total del tratamiento, logrando un resultado funcional y estético satisfactorio. En conclusión, el enfoque de colocación inmediata de implantes post-extracción con injerto de tejido blando y regeneración ósea guiada demuestra ser eficaz y predecible para la preservación de la arquitectura ósea y la estabilidad de los tejidos periimplantarios, ofreciendo ventajas importantes en términos de estética, funcionalidad y satisfacción del paciente.
Palabras clave: Implantes Dentales; Injerto Óseo Bovino; Regeneración Tisular Guiada; Tejidos Periimplantarios; Cicatrización.
INTRODUCCIÓN
El injerto de tejido blando es una técnica quirúrgica utilizada en la odontología y la implantología que consiste en transferir tejido conectivo, generalmente del paladar, hacia una zona receptora para mejorar la calidad y cantidad de los tejidos blandos periimplantarios o periodontales. Este procedimiento se emplea con el objetivo de cerrar defectos, aumentar el volumen de tejido queratinizado, y optimizar tanto la funcionalidad como la estética del sitio tratado. Su aplicación es fundamental en casos donde se requiere la preservación o mejora de la estabilidad y cicatrización de los tejidos blandos que rodean un implante dental.
Este estudio es importante porque aborda una técnica que no solo mejora los resultados estéticos, sino que también optimiza la integración y estabilidad de los implantes dentales colocados inmediatamente después de una extracción. La justificación de este análisis radica en la necesidad de documentar y comprender cómo el uso de injertos de tejido blando, en combinación con injertos óseos y técnicas de regeneración tisular guiada, puede contribuir al éxito clínico a largo plazo. Además, esta estrategia reduce el tiempo de tratamiento y el número de intervenciones quirúrgicas, lo que incrementa la satisfacción del paciente y mejora su calidad de vida.
La pregunta de investigación que guia este estudio es: ¿De qué manera la colocación inmediata de un implante post-extracción, acompañada de injerto de tejido blando y regeneración ósea guiada, influye en la preservación de la arquitectura ósea y los tejidos periimplantarios, así como en los resultados estéticos y funcionales?
El marco teórico que se consulta indica que una investigación que se realiza en Perú resalta la viabilidad y efectividad de técnicas quirúrgicas innovadoras en implantología, específicamente en el contexto de la elevación de seno maxilar sin injerto óseo mediante abordaje transcrestal.(1) Este estudio demuestra que, incluso en pacientes con atrofia ósea maxilar, es posible lograr una adecuada integración del implante y una ganancia ósea significativa a través de procedimientos menos invasivos. Al eliminar la necesidad de injertos óseos, se reducen los tiempos quirúrgicos, la morbilidad asociada y los costos, facilitando además una recuperación más rápida.
Por su parte, el estudio que se desarrolla en India sobre la elevación hidráulica del seno crestal (CHSL) sin injerto y la inserción simultánea de implantes en el maxilar posterior destaca un enfoque mínimamente invasivo, seguro y predecible para superar las limitaciones de la altura ósea subantral reducida.(2) Con una ganancia media de altura ósea de 5,6 mm y una supervivencia de implantes altamente satisfactoria tras un año de seguimiento, este procedimiento ofrece ventajas significativas, como la reducción del tiempo de tratamiento y la eliminación de injertos óseos adicionales. La formación de un coágulo sanguíneo periimplantario dentro del seno maxilar, considerado como material osteogénico autólogo, fomenta la regeneración ósea mediante la migración y diferenciación de osteoprogenitores.
El objetivo del estudio es evaluar la eficacia de la colocación inmediata de implantes post-extracción con injerto de tejido blando y regeneración tisular guiada en la preservación de la arquitectura ósea y la estabilidad de los tejidos periimplantarios.
MÉTODO
Paciente y diagnóstico inicial
Se presenta el caso de un paciente masculino de 37 años de edad, con necesidad de rehabilitación de la pieza dental #14 mediante un implante inmediato post-extracción. Durante la evaluación clínica extraoral, se identificaron proporciones faciales simétricas y ausencia de alteraciones funcionales en la articulación temporomandibular. El examen intraoral mostró condiciones generales favorables de las piezas dentales remanentes, a excepción de la higiene oral deficiente.
Procedimiento quirúrgico
Bajo anestesia local infiltrativa con articaína al 3 %, se realizó la extracción atraumática del remanente radicular de la pieza dental #14. Se efectuó un raspado cuidadoso del alveolo para remover restos de tejido, preservando la arquitectura ósea. Posteriormente, se inició el protocolo de fresado con las fresas Lanza, 2,0 y 2,8 mm, asegurando la orientación adecuada mediante paralelómetro.
El implante seleccionado fue un SIM Cono Morse 3,5 x 11,5 mm, debido a las características del hueso tipo II del sitio receptor. Tras la colocación del implante, se rellenó el espacio del GAP con injerto óseo de origen bovino. La reconstrucción de tejidos blandos se llevó a cabo mediante la obtención de un injerto de tejido conectivo del paladar. Este fue transferido al alveolo para cerrar herméticamente la zona quirúrgica, utilizando suturas simples con seda nylon 3/0 y suturas en "X" en la zona donante. La herida del paladar fue protegida con cemento quirúrgico.
Seguimiento postoperatorio
El protocolo postquirúrgico incluyó controles periódicos clínicos y radiográficos para evaluar la integración del implante y la cicatrización de los tejidos. Los puntos de sutura fueron retirados a los 10 días, y se realizaron controles radiográficos posteriores a tres meses para verificar la estabilidad del implante (figura 10).
RESULTADOS
El procedimiento quirúrgico fue realizado de manera exitosa, siguiendo los protocolos establecidos de asepsia y antisepsia. A continuación, se presenta la secuencia cronológica del tratamiento quirúrgico y los resultados obtenidos, con apoyo de las imágenes documentadas.
En la evaluación inicial (figura 1), se observa el remanente radicular de la pieza dental #14. La imagen muestra una leve inflamación en la zona gingival circundante. Esta etapa marcó el inicio del procedimiento quirúrgico con la extracción atraumática del remanente radicular, preservando la cresta ósea circundante.
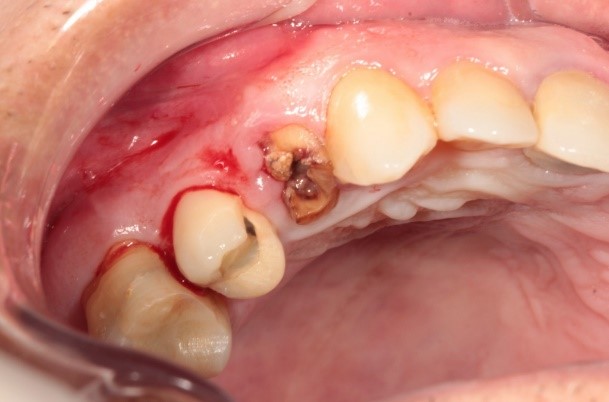
Figura 1. Zona intrabucal inicial
Tras la extracción del remanente radicular, se realizó el raspado cuidadoso del alveolo para eliminar restos de tejido blando. En la figura 2, se aprecia la colocación del paralelómetro, que permitió asegurar la correcta dirección y angulación para la colocación del implante, alineándolo con las piezas adyacentes.
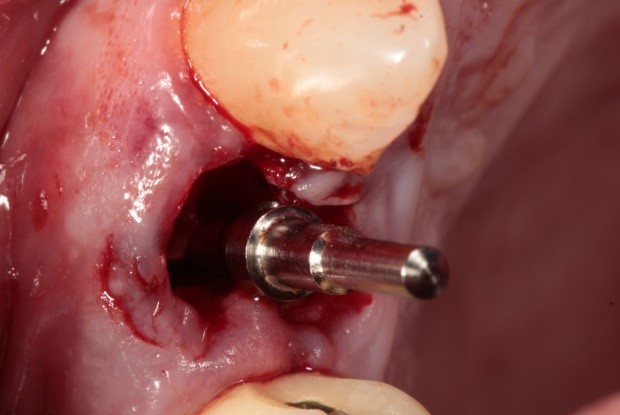
Figura 2. Preparación del alveolo y paralelómetro
La figura 3 muestra la colocación del implante SIM Cono Morse 3,5 x 11,5 mm, siguiendo el eje indicado por el paralelómetro. La técnica empleada respetó las características del hueso tipo II del sitio receptor, logrando una estabilidad primaria adecuada.
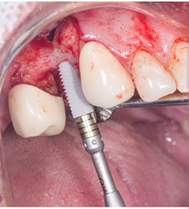
Figura 3. Colocación del implante
Posteriormente, se procedió a rellenar el espacio del GAP alrededor del implante con injerto óseo de origen bovino (figura 4). Esta intervención buscó preservar la arquitectura ósea y promover la regeneración ósea alrededor del implante.
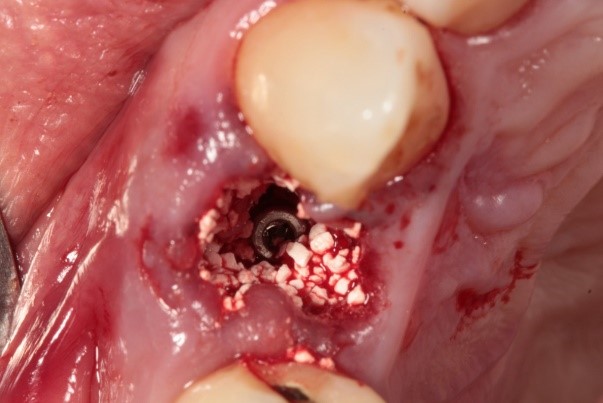
Figura 4. Relleno del GAP con injerto óseo
La figura 5A muestra la medición precisa del tamaño del defecto óseo, lo que permitió obtener un injerto de tejido conectivo del mismo tamaño del paladar (figura 5B). Este injerto fue diseñado para cerrar herméticamente el alveolo, favoreciendo la cicatrización y la estabilidad de los tejidos blandos.
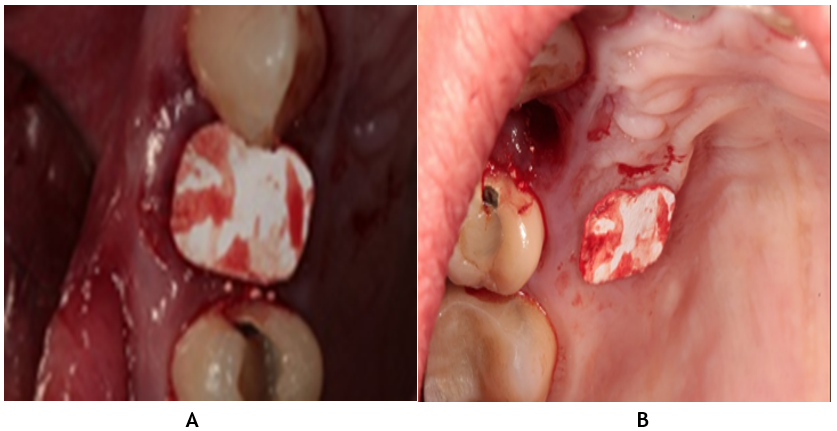
Figura 5. Medición y obtención del injerto de tejido conectivo
En la figura 6, se documenta la extracción del injerto de tejido conectivo del paladar. Este procedimiento se realizó con mínimo trauma en la zona donante, siguiendo una técnica quirúrgica cuidadosa que preservó los tejidos circundantes.
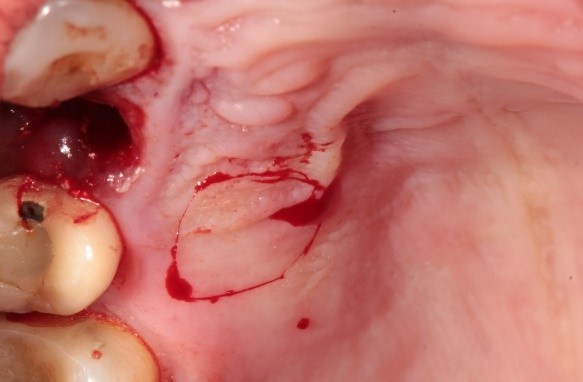
Figura 6. Extracción del injerto de tejido conectivo
La figura 7 muestra la colocación del injerto de tejido conectivo en el alveolo, asegurando un cierre hermético. Este paso fue fundamental para evitar la exposición del implante y promover una cicatrización adecuada de los tejidos periimplantarios.
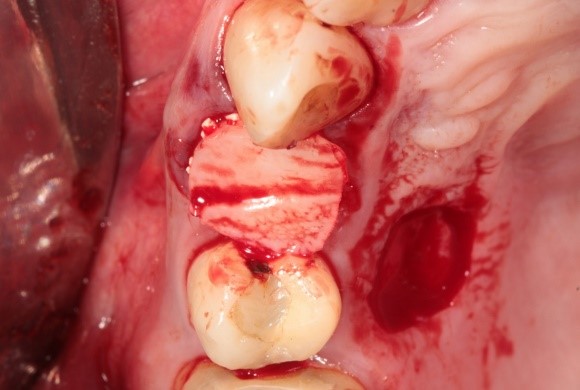
Figura 7. Colocación del injerto en el alveolo
En la figura 8 se observa el resultado final de la colocación del implante y el injerto, con la zona quirúrgica suturada mediante puntos simples con seda nylon 3/0. En la zona donante, se utilizó una técnica de sutura en "X", asegurando una adecuada aproximación de los bordes del tejido.
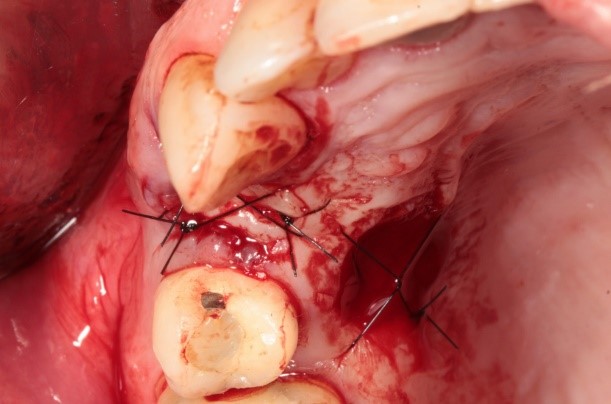
Figura 8. Suturas y estabilización
La figura 9 evidencia la aplicación de cemento quirúrgico en la zona donante del paladar, contribuyendo a la protección y aceleración del proceso de cicatrización.
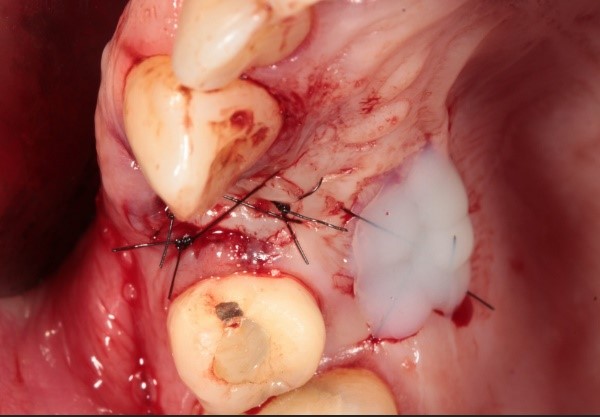
Figura 9. Protección de la zona donante
Finalmente, el control radiográfico a los tres meses (figura 10) muestra una correcta integración del implante, sin evidencia de pérdida ósea periimplantaria. La preservación de la arquitectura ósea y la estabilidad del implante reflejan el éxito del procedimiento.
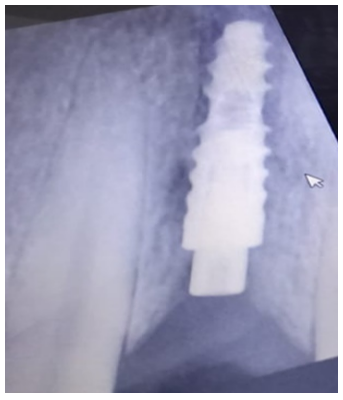
Figura 10. Control radiográfico a los tres meses
Evaluación clínica y satisfacción del paciente
Durante el seguimiento postoperatorio, el paciente mostró una adecuada cicatrización en ambas zonas quirúrgicas. Refirió ausencia de dolor significativo y una recuperación funcional favorable. La evaluación clínica y radiográfica confirmó la efectividad de la técnica empleada, garantizando la estabilidad del implante y una estética satisfactoria.
DISCUSIÓN
El procedimiento quirúrgico se desarrolla sin complicaciones, respetando los protocolos de asepsia y antisepsia. En el control clínico inicial, se observa una adecuada cicatrización de los tejidos blandos en la zona del implante y del área donante. El injerto de tejido conectivo permitió un cierre hermético del alveolo, favoreciendo la integración de los tejidos periimplantarios.
El control radiográfico a los tres meses (figura 10) muestra una correcta integración del implante, sin evidencia de pérdida ósea periimplantaria. La colocación del injerto óseo de origen bovino contribuyó a la preservación de la arquitectura ósea, mientras que el injerto de tejido blando proporciona un excelente soporte estético y funcional.
El paciente refirió satisfacción con el procedimiento y el resultado funcional, destacando la ausencia de dolor postoperatorio significativo y la recuperación favorable.
En este caso clínico, la colocación de un implante inmediato post-extracción presenta varias ventajas frente a protocolos diferidos. La preservación del alveolo permite orientar adecuadamente el implante, reduciendo el riesgo de complicaciones relacionadas con la remodelación ósea. Además, el uso de injerto óseo y membrana de colágeno promueve una óptima conformación del hueso en el defecto óseo adyacente al implante, lo que es crucial para garantizar la estabilidad a largo plazo.
El injerto de tejido conectivo de la zona palatina es fundamental para el cierre hermético del alveolo, mejorando la estética de los tejidos blandos y favoreciendo su cicatrización. La técnica empleada reduce significativamente el número de intervenciones quirúrgicas y el tiempo total de tratamiento, lo que se traduce en una mayor aceptación por parte del paciente.
Estos hallazgos coinciden con estudios previos que destacan la eficacia del implante inmediato post-extracción en la preservación del hueso alveolar y la mejora de los resultados estéticos. No obstante, se deben considerar factores individuales como la calidad del hueso y la higiene oral del paciente para garantizar el éxito del tratamiento.
Los hallazgos del estudio que se desarrolla en Perú(1) se relacionan directamente con el presente estudio, ya que ambos enfatizan la importancia de optimizar técnicas quirúrgicas para preservar estructuras óseas y reducir intervenciones adicionales. Si bien este estudio peruano se centra en la ganancia ósea vertical en el seno maxilar, el uso de injertos de tejido blando en el actual caso clínico complementa esta perspectiva al priorizar la preservación de tejidos blandos periimplantarios y mejorar los resultados funcionales y estéticos. Ambos enfoques subrayan la relevancia de adaptar técnicas quirúrgicas según las necesidades específicas del paciente, garantizando resultados exitosos con mínimos riesgos y máxima predictibilidad.
La colocación inmediata de un implante post-extracción, acompañada de injerto de tejido blando y regeneración ósea guiada, demuestra ser una estrategia eficaz para preservar la arquitectura ósea y los tejidos periimplantarios, optimizando tanto los resultados funcionales como estéticos.
El enfoque del citado estudio en India(2) guarda una estrecha relación con el presente estudio, ya que ambos comparten el objetivo de simplificar las técnicas quirúrgicas implantológicas manteniendo resultados funcionales y estéticos óptimos. Mientras la CHSL se centra en la regeneración ósea en el maxilar posterior, la combinación de injerto óseo y de tejido blando en implantes inmediatos post-extracción refuerza la estabilidad ósea y periimplantaria. Ambos estudios enfatizan que los avances en técnicas mínimamente invasivas no solo reducen la complejidad quirúrgica, sino que también mejoran la predictibilidad clínica y la satisfacción del paciente.
Un estudio que se realiza en Japón destaca el uso del fosfato tricálcico (TCP) en forma de placas como material osteoconductor para el aumento del seno maxilar, demostrando su capacidad para generar resultados comparables a los injertos óseos autólogos.(3) A través de la técnica de ventana lateral y el soporte de implantes o microtornillos, las placas TCP lograron crear un espacio estable a largo plazo, fomentando la formación de hueso nuevo alrededor de los implantes sin necesidad de material de injerto granular. Además, mediante un método de cuantificación tridimensional (3D) desarrollado específicamente para este estudio, se documentaron los cambios en el volumen óseo y la gradual reabsorción de las placas TCP.
Estos hallazgos se relacionan con el presente estudio, ya que ambos resaltan la importancia de emplear técnicas y materiales innovadores para mejorar la regeneración ósea periimplantaria. Mientras el uso de placas TCP se centra en la creación de un entorno osteoconductor en el seno maxilar, el enfoque de injerto óseo combinado con injerto de tejido blando aquí descrito demuestra su eficacia en la preservación de la arquitectura ósea y la optimización de la cicatrización de los tejidos blandos. Ambos estudios subrayan la relevancia de estrategias que favorezcan la predictibilidad clínica, la seguridad del procedimiento y la estabilidad a largo plazo de los implantes dentales.
Un estudio prospectivo que se efectúa en Yemen evalúa la efectividad de un abordaje de elevación de seno sin injerto, combinado con la colocación simultánea de implantes dentales, en alvéolos del maxilar posterior recién extraídos y alvéolos cicatrizados.(4) Los resultados indicaron altas tasas de supervivencia de los implantes, sin complicaciones biológicas o mecánicas significativas en ninguno de los grupos analizados. Además, se observa una formación satisfactoria de hueso intrasinusal, siendo ligeramente mayor en los alvéolos recién extraídos, aunque sin diferencias estadísticamente significativas entre los grupos. Este procedimiento también demuestra ser eficiente en términos de estabilidad primaria de los implantes, con valores aceptables del Cociente de Estabilidad del Implante (ISQ).
La relevancia de este enfoque radica en su predictibilidad, bajo costo y efectividad, características que lo convierten en una opción confiable para procedimientos de elevación del seno maxilar. En relación con el presente estudio, ambos destacan la importancia de adaptar las técnicas quirúrgicas según el estado del alvéolo y la necesidad de optimizar los resultados óseos y periimplantarios. Mientras el enfoque de Yemen se centra en el manejo de alvéolos recién extraídos y cicatrizados en elevaciones sinusales, el caso aquí presentado resalta el uso de injertos óseos y de tejido blando para maximizar los resultados funcionales y estéticos de los implantes inmediatos post-extracción. Ambos estudios subrayan la predictibilidad y el éxito clínico de las técnicas quirúrgicas avanzadas en implantología.
Un estudio realizado en Egipto compara la técnica de elevación de seno maxilar con colocación simultánea de implantes utilizando xenoinjerto frente a una técnica sin injerto en forma de "carpa".(5) Los resultados muestran que, aunque ambos procedimientos son confiables, el uso de xenoinjerto como material de relleno ofrece ventajas significativas en términos de ganancia de altura ósea (8,59 mm frente a 4,85 mm), densidad ósea (375,59 HU frente a 269,08 HU) y estabilidad del implante medida por el Cociente de Estabilidad del Implante (ISQ). Estas diferencias, estadísticamente significativas, subrayan la eficacia del xenoinjerto en la mejora de las condiciones óseas periimplantarias y la predictibilidad de los resultados.
En relación con el presente estudio, la utilización de injertos óseos como el hueso bovino complementa la estrategia quirúrgica al promover una mejor preservación de la arquitectura ósea alrededor del implante. Aunque el enfoque egipcio evalúa una técnica de elevación de seno, ambos estudios enfatizan la importancia de seleccionar materiales y técnicas que optimicen la estabilidad y la integración ósea del implante. En conjunto, los hallazgos refuerzan la idea de que la combinación de técnicas de regeneración ósea y tejidos blandos puede ofrecer resultados funcionales y estéticos superiores en la implantología moderna.
Una revisión sistemática y metaanálisis llevada a cabo en los Países Bajos evalúa la eficacia de la elevación de la membrana del seno maxilar sin injerto en comparación con técnicas que emplean injertos óseos, para la implantación en maxilares posteriores atróficos.(6) Basándose en nueve estudios incluidos, los resultados muestran altas tasas de supervivencia del implante en ambos enfoques (97,92 % para el grupo sin injerto y 98,73 % para el grupo con injerto). Sin embargo, se identifican diferencias significativas en términos de ganancia de altura ósea vertical y densidad ósea, con el grupo sin injerto mostrando valores más bajos (-1,73 mm y -94,7 HU, respectivamente). Los valores del Cociente de Estabilidad del Implante (ISQ) no presentan diferencias significativas entre los grupos.
Estos hallazgos ofrecen una perspectiva importante para el presente estudio, ya que refuerzan la necesidad de personalizar las técnicas quirúrgicas en función de las condiciones clínicas del paciente. Aunque la elevación sin injerto demuestra ser una técnica viable con altas tasas de supervivencia, los resultados destacan la superioridad del uso de injertos óseos para optimizar las características óseas periimplantarias. El enfoque adoptado en este caso clínico, que combina injertos óseos y de tejido blando, aborda de manera integral tanto la preservación de la arquitectura ósea como la mejora de los tejidos blandos, ofreciendo resultados funcionales y estéticos duraderos.
El tratamiento implantológico en maxilares posteriores atrofiados presenta desafíos significativos, especialmente cuando se requiere la elevación del piso del seno maxilar. Un estudio reciente destaca que la selección de la técnica de elevación depende de múltiples factores, incluidos la altura ósea vertical residual, el ancho del hueso marginal, la anatomía intrasinusal y el número de dientes a reemplazar.(7) Los autores proponen que la elevación transcrestal del seno es preferible para casos con alturas residuales de 5-8 mm y suficiente ancho óseo, mientras que la elevación lateral es más adecuada en situaciones con < 5 mm de hueso disponible o cuando se necesitan múltiples implantes. Además, el procedimiento de una sola etapa con colocación simultánea del implante se recomienda siempre que se pueda lograr una alta estabilidad primaria.
Este enfoque es complementario al caso clínico aquí descrito, donde se prioriza una técnica quirúrgica eficiente que garantice estabilidad y predictibilidad en la colocación inmediata del implante post-extracción. Mientras que el estudio enfatiza la importancia de seleccionar técnicas basadas en las condiciones anatómicas y clínicas, el uso de injertos óseos y de tejido blando en el presente caso resalta la posibilidad de personalizar el tratamiento para preservar la arquitectura ósea y mejorar los resultados estéticos y funcionales, incluso en escenarios desafiantes.
El estudio de Zúñiga Llerena et al.(8) analiza el nivel de conocimiento de pacientes odontológicos portadores de VIH respecto a su atención odontológica, destacando la importancia de la educación y sensibilización en los servicios de salud bucal para garantizar un manejo adecuado y reducir el riesgo de complicaciones. Este enfoque sobre la comprensión y el manejo de condiciones específicas del paciente se alinea con el presente estudio, donde el uso de técnicas avanzadas, como injertos de tejido blando y regeneración ósea guiada, también busca personalizar los tratamientos según las necesidades clínicas individuales, optimizando los resultados funcionales y estéticos.
Suárez-López et al.(9) investigan los niveles de ansiedad generados por la atención odontológica, un factor que puede afectar tanto la experiencia del paciente como el resultado del tratamiento. En este contexto, el presente estudio comparte un objetivo común al priorizar enfoques quirúrgicos que, además de ser técnicamente efectivos, minimicen el trauma físico y psicológico del paciente, como es el caso de los procedimientos inmediatos post-extracción con injertos que reducen el número de intervenciones necesarias.
El trabajo de Salazar-Quispe et al.(10) describe la ansiedad en estudiantes de odontología, un fenómeno que refleja el impacto emocional que los procedimientos odontológicos pueden generar incluso en profesionales en formación. Este aspecto subraya la necesidad de técnicas quirúrgicas menos invasivas y altamente predecibles, como las empleadas en este estudio, que no solo buscan optimizar los resultados clínicos, sino también reducir las percepciones negativas asociadas con el tratamiento odontológico avanzado.
Estos estudios reflejan cómo la investigación actual en odontología converge en torno a la necesidad de estrategias personalizadas y menos invasivas que prioricen tanto el éxito clínico como la experiencia del paciente.
Los hallazgos de este estudio reflejan que el injerto de tejido blando contribuye significativamente a la estabilidad y cicatrización de los tejidos periimplantarios, al garantizar un cierre hermético del alveolo y reducir los riesgos de exposición del implante. Además, la combinación con injerto óseo de origen bovino favorece la regeneración ósea en los defectos alrededor del implante, minimizando la pérdida ósea periimplantaria. En conjunto, estas técnicas permiten no solo la preservación de los tejidos, sino también la integración armónica del implante en la cavidad oral, con resultados estéticos satisfactorios y funcionalmente predecibles.
El objetivo de evaluar la eficacia de la colocación inmediata de implantes post-extracción con injerto de tejido blando y regeneración tisular guiada se cumplió al demostrar que esta técnica es efectiva para preservar la arquitectura ósea y garantizar la estabilidad de los tejidos periimplantarios. Los controles clínicos y radiográficos realizados en este caso evidenciaron una adecuada integración del implante, sin pérdida ósea significativa y con una cicatrización favorable de los tejidos blandos. Estos resultados corroboran la utilidad de la combinación de injertos óseos y blandos como herramientas complementarias para obtener resultados funcionales y estéticos de alto impacto, cumpliendo con las expectativas tanto del equipo clínico como del paciente.
CONCLUSIONES
El tratamiento con implantes colocados de forma inmediata tras la extracción dental representa una alternativa eficaz y confiable dentro de la implantología moderna, con tasas de éxito elevadas cuando se realiza siguiendo protocolos quirúrgicos rigurosos. Esta técnica no solo aborda la necesidad funcional del paciente, sino que también contribuye a preservar la estética dental y la arquitectura ósea, factores clave para el éxito a largo plazo.
La evidencia científica respalda que la implementación de implantes inmediatos post-extracción ofrece múltiples beneficios clínicos, entre ellos la reducción de la pérdida ósea periimplantaria. Este aspecto es especialmente relevante en la preservación del volumen alveolar, un desafío común en procedimientos implantológicos diferidos, donde la remodelación ósea puede comprometer tanto la funcionalidad como la estética de los tejidos.
La técnica quirúrgica descrita en este caso, que incluye la extracción atraumática, la colocación más apical del implante con una estabilidad primaria adecuada y el uso de regeneración tisular guiada junto con biomateriales, demuestra ser una opción avanzada y predecible. Estos componentes no solo mejoran los resultados estéticos, sino que también optimizan la cicatrización y la integración ósea, elementos esenciales para garantizar la longevidad del implante.
Además, la posibilidad de realizar una carga funcional inmediata en determinados casos resalta la versatilidad y eficiencia de esta técnica, reduciendo significativamente los tiempos de tratamiento sin comprometer los resultados clínicos. Sin embargo, el éxito de este enfoque depende de la selección adecuada del paciente, la calidad del hueso, y la experiencia del profesional en la ejecución del protocolo quirúrgico.
En conclusión, la colocación de implantes inmediatos post-extracción no solo minimiza los cambios morfológicos asociados con la remodelación ósea, sino que también mejora la experiencia del paciente al reducir el número de intervenciones quirúrgicas y el tiempo total del tratamiento. Este enfoque destaca como una opción innovadora y eficiente en la implantología moderna, garantizando resultados clínicos exitosos y un alto nivel de satisfacción del paciente.
REFERENCIAS BIBLIOGRÁFICAS
1. Coronel Zabalbu B, Cáceres OA, Vergara-Buenaventura A. Levantamiento del seno maxilar sin injerto óseo e implante simultáneo: un reporte de caso [Graftless maxillary sinus lift with simultaneous implant placement: a case report]. Rev Cient Odontol (Lima). 2024 Jun 27;12(2):e202. Spanish. doi: 10.21142/2523-2754-1202-2024-202.
2. Manekar VS. Graftless crestal hydraulic sinus lift with simultaneous implant insertion. Natl J Maxillofac Surg. 2020 Jul-Dec;11(2):213-218. doi: 10.4103/njms.NJMS_38_19.
3. Takafuji K, Oyamada Y, Hatakeyama W, Kihara H, Shimazaki N, Fukutoku A, Satoh H, Kondo H. Quantitative analysis of change in bone volume 5 years after sinus floor elevation using plate-shaped bone substitutes: a prospective observational study. Int J Implant Dent. 2024 Feb 19;10(1):9. doi: 10.1186/s40729-023-00501-2.
4. Albadani MM, Elayah SA, Al-Wesabi MA, Al-Aroomi OA, Al Qadasy NE, Saleh H. A graftless maxillary sinus lifting approach with simultaneous dental implant placement: a prospective clinical study. BMC Oral Health. 2024 Feb 13;24(1):227. doi: 10.1186/s12903-024-03949-9.
5. Fouad W, Osman A, Atef M, Hakam M. Guided maxillary sinus floor elevation using deproteinized bovine bone versus graftless Schneiderian membrane elevation with simultaneous implant placement: Randomized clinical trial. Clin Implant Dent Relat Res. 2018 Jun;20(3):424-433. doi: 10.1111/cid.12601.
6. Lie SAN, Claessen RMMA, Leung CAW, Merten HA, Kessler PAWH. Non-grafted versus grafted sinus lift procedures for implantation in the atrophic maxilla: a systematic review and meta-analysis of randomized controlled trials. Int J Oral Maxillofac Surg. 2022 Jan;51(1):122-132. doi: 10.1016/j.ijom.2021.03.016.
7. Lundgren S, Cricchio G, Hallman M, Jungner M, Rasmusson L, Sennerby L. Sinus floor elevation procedures to enable implant placement and integration: techniques, biological aspects and clinical outcomes. Periodontol 2000. 2017 Feb;73(1):103-120. doi: 10.1111/prd.12165.
8. Zúñiga Llerena MA, Saeteros Ortiz MA, Camaño Carballo L, Sánchez Varela GI. Nivel de conocimiento de pacientes odontológicos portadores de VIH que acuden a la Unidad de Atención Odontológica de UNIANDES. Universidad y Sociedad [Internet]. 30jun.2023 [citado 17abr.2024];15(S2):725-32. Available from: https://rus.ucf.edu.cu/index.php/rus/article/view/3945
9. Suárez-López J, Contreras-Pérez M, Rodríguez-Cuellar Y, Romero-Fernández A. Niveles de ansiedad causada por la atención odontológica. Revista Cubana de Investigaciones Biomédicas [Internet]. 2023 [citado 23 Feb 2024]; 42 (2) Disponible en: https://revibiomedica.sld.cu/index.php/ibi/article/view/2876
10. Salazar-Quispe S, Quishpi-Sucuzhañay B, Armijos M, Suárez-López A. Descripción de la ansiedad en estudiantes de segundo semestre de odontología de UNIANDES. Revista Cubana de Investigaciones Biomédicas [Internet]. 2023 [citado 23 Feb 2024]; 42 (2) Disponible en: https://revibiomedica.sld.cu/index.php/ibi/article/view/2901
FINANCIACIÓN
Ninguna.
CONFLICTO DE INTERÉS
Ninguno.
CONTRIBUCIÓN DE AUTORÍA
Conceptualización: María Nancy Criollo Supe, Gladys Viviana Urrego Cueva, Adriana Katherine Quezada Quiñonez.
Curación de datos: María Nancy Criollo Supe, Gladys Viviana Urrego Cueva, Adriana Katherine Quezada Quiñonez.
Análisis formal: María Nancy Criollo Supe, Gladys Viviana Urrego Cueva, Adriana Katherine Quezada Quiñonez.
Redacción – borrador original: María Nancy Criollo Supe, Gladys Viviana Urrego Cueva, Adriana Katherine Quezada Quiñonez.
Redacción – revisión y edición: María Nancy Criollo Supe, Gladys Viviana Urrego Cueva, Adriana Katherine Quezada Quiñonez.