ORIGINAL
Relationship between anal condyloma and colorectal cancer
Relación condiloma anal con cáncer colorectal
Mauricio Benavides Perlaza1, Esteban Grzona1
1Facultad de Medicina y Ciencias de la Salud Universidad Abierta Interamericana.
Citar como: Benavides Perlaza M, Grzona E. Relationship between anal condyloma and colorectal cancer. Salud, Ciencia y Tecnología - Serie de Conferencias. 2024; 3:.716. https://doi.org/10.56294/sctconf2024.716
Enviado: 27-02-2024 Revisado: 16-06-2024 Aceptado: 06-10-2024 Publicado: 07-10-2024
Editor: Dr. William
Castillo-González ![]()
ABSTRACT
Introduction: anal dysplasia associated with human papillomavirus (HPV) 1 represents 95 % of confirmed cases of anal cancer, while the relationship between anal carcinoma and persistent manifestations of HPV reaches 84 % in high-risk serotypes.
Objective: to determine the relationship that exists in oncological complications with anal condyloma infection.
Method: an observational study was carried out where, based on the hypothesis of medical experience, a theory is established that is sought to be verified by observing interview data and sample results. The main search sources for this study have been official scientific pages and academic sources of medical examination. For the realization of this study, the data from the office and surgery of Dr. Esteban Grzone have been required.
Results: 34 % of the patients evaluated had previously had a colonoscopy, 30 % were associated with promiscuity, 97 % of the patients had had anal sex in a passive/recessive role, 82 % reported using a barrier method, 80 % of the patients evaluated reported living with an HIV+ patient, 41 % of the patients evaluated reported having had anal warts at some point in their life.
Conclusions: an association between anal condyloma and colorectal cancer is suggested but a definitive causal relationship has not been established. Therefore, this relationship is complex and requires further research, although the evidence is still limited, it is necessary to be aware of and take preventive measures.
Keywords: Screening Test; Condylomata Acuminata; Anal Cancers; Pap Smear; Antiretroviral Agents.
RESUMEN
Introducción: la displasia anal asociada al virus del papiloma humano (VPH)1 representan el 95 % de los casos confirmados de cáncer de ano, mientras que la relación entre carcinoma anal y las manifestaciones persistentes del VPH alcanza un 84 % en serotipos de alto riesgo.
Objetivo: determinar la relación que existe en las complicaciones oncológicas con la infección tipo condiloma anal.
Método: se realizó un estudio observacional donde basados en la hipótesis de la experiencia médica se establece una teoría que se busca comprobar observando datos de entrevista y resultados de muestras. Las principales fuentes de búsqueda de este estudio han sido paginas oficiales científicas y fuentes académicas de reconocimiento médico. Para la realización de este estudio se ha requerido de los datos de consultorio y quirúrgicos del Dr. Esteban Grzone.
Resultados: el 34 % de los pacientes evaluados se han realizado previamente una colonoscopia, el 30 % se asocia a promiscuidad, el 97 % de los pacientes han tenido relaciones sexuales anales en rol pasivo/recesivo, el 82 % refieren utilizar método de barrera, el 80 % de los pacientes evaluados, refieren convivir con un paciente VIH +, el 41 % de los pacientes evaluados refieren haber presentado verrugas anales en algún momento de su vida.
Conclusiones: se sugiere una asociación entre el condiloma anal y el cáncer colorectal pero no se ha establecido una relación casual definitiva. Por lo que dicha relación es compleja y requiere más investigación, aunque la evidencia aun es limitada es necesario estar al tanto y tomar medidas preventivas.
Palabras clave: Prueba de Detección; Condilomas Acuminados; Cánceres Anales; Prueba de Papanicolaou; Agentes Antirretrovirales.
INTRODUCCIÓN
En 2019 en Estados Unidos se han producido 8 300 casos nuevos de cáncer anal, que involucra ano, canal anal o anorecto. Lo que representa un 2,5 % de los cánceres del sistema digestivo. Remitiéndonos a la historia de la enfermedad, la incidencia de carcinoma escamoso anal aumentó en un 2,9 % / año de 1992 a 2001. Y a pesar de ser un tipo raro de cáncer la incidencia sigue en aumento año tras año con una tasa significativa de mortalidad.(1,2,3)
El cáncer de ano representa el 2 % de los cánceres colorectales entre los que tenemos el cáncer de ano, el cáncer del conducto anal y el cáncer anorectal. Marcando una incidencia para este 2020 de 8 590 casos nuevos y una mortalidad de 1350 defunciones en Estados Unidos. Mientras que en Latinoamérica Argentina, Uruguay y Brasil reportan las tasas más altas de incidencia en cáncer de ano.
La displasia anal asociada al virus del papiloma humano (VPH)1 representan el 95 % de los casos confirmados de cáncer de ano, mientras que la relación entre carcinoma anal y las manifestaciones persistentes del VPH alcanza un 84 % en serotipos de alto riesgo como lo son el 18 y el 16. La permanencia de este virus, se asocia principalmente a pacientes que conviven con el virus de la inmunodeficiencia humana (VIH) sin tratamiento o con terapia antirretroviral (TAR) de largo plazo (superior a un año). Si bien es cierto que la TAR de largo plazo sostiene la clínica en el tiempo, también se ha demostrado, que ésta está vinculada con la disminución de la incidencia de neoplasia intraepitelial anal de alto grado.(4)
El carcinoma anal está vinculado con la infección por VPH, antecedentes de coito anal receptivo o enfermedad de transmisión sexual; también a antecedentes de cáncer de cuello de útero, vulva o vagina; inmunosupresión después de trasplante de órganos o VIH.
Análisis de base de datos de hospitales franceses han demostrado que pacientes VIH positivos tienen un mayor riesgo en relación al cáncer anal, a pesar de contar con un recuento de linfocitos T CD4 altos.(5) Lo que marca un patrón de referencia de una población riesgo y posibles candidatos de estudios para la detección temprana de la enfermedad.
La recurrencia de la lesión muestra tasas altas a pesar del tratamiento ya sea con electrocauterio o tópicos como el imiquimod y el fluorouracilo; siendo esta recurrencia el principal marcador predisponente en la relación VPH/cáncer anal; y mostrando de nuevo una mayor incidencia en pacientes VIH.(6)
La citología anal siendo una herramienta de bajo costo y practicidad clínica no hace parte de las recomendaciones para la detección del cáncer anal incluso en personas de alto riesgo. Es esto nuestro enfoque de estudio, en pro de sumar datos a lo que podría ser importante incluir como prueba tipo screening para el diagnóstico oportuno. Las estrategias de salud pública deberían establecer la utilización de procedimientos.
Estas estrategias, son más relevantes aún en países con sistemas de salud falentes o con ausencia de acceso a los estudios de pesquisa, o tratamientos ya sea para el HPV, HIV y el cáncer. Las guías de manejo generalmente están asociadas al diagnóstico oportuno y alcance de tratamiento. En países en vía de desarrollo donde los tratamientos quirúrgicos y oncológicos no están al alcance para toda la población, es importante que la comunidad médica y científica establezca recursos para adaptar o llegar a establecer guías adecuadas, que brinden la posibilidad de una detección temprana de cáncer de ano que podría no solo salvar una cantidad significativa de vidas, sino también mejorar la calidad de vida de estos pacientes y resguardar fondos de la salud; ya que diagnósticos a tiempo limitan complicaciones que generalmente son mucho más costosas.(7)
La sobrevida en un cáncer anal detectado a tiempo (T1 o T2 ≤5 CM) alcanza un 85 % a 5 años y hasta un 50 % con compromiso ganglionar, pero sin compromiso de otro órgano o metástasis. Los diferentes estudios proporcionan evidencia de que las personas con VIH tienen mayor riesgo de desarrollar lesiones intraepiteliales escamosas anales tipo condilomas, por lo que se resalta la importancia de la detección temprana y manejo adecuado de estas lesiones en pacientes VIH para prevenir cáncer anal.
Existen condicionantes importantes a tener en cuenta en la realización de este estudio como lo son la detección temprana de VPH anal con predominio en los serotipos 16 y 18 que son los más relacionados a nuestro cáncer; y para esto es fundamental tener en cuenta que está infección se asocia a 2 principales causas: el coito anal pasivo y el alto número de parejas sexuales. También cabe anotar que técnicas como el Papanicolaou anal están siendo el pilar del diagnóstico temprano, sin que eso descalifique estudios modernos y actuales como lo es la anoscopia de alta resolución la cual puede ser utilizada en pacientes con algún tipo de sintomatología y no necesariamente como screening de tamizaje.(8,9)
Por lo antes expuesto se traza como objetivo del presente artículo determinar la relación que existe en las complicaciones oncológicas con la infección tipo condiloma anal.
MÉTODO
Se realizó un estudio observacional donde basados en la hipótesis de la experiencia médica se establece una teoría que se busca comprobar observando datos de entrevista y resultados de muestras.
Las principales fuentes de búsqueda de este estudio han sido paginas oficiales científicas y fuentes académicas de reconocimiento médico que permiten acercarnos a conceptos y opciones diferentes opciones que nos permitan resolver la pregunta problema.
Criterios de Inclusión: paciente con lesiones tipo condiloma anal, consentimiento firmado de participación en el estudio.
Criterios de Exclusión: cualquier otra característica que no esté mencionada en los criterios de inclusión.
En el presente trabajo manifestamos que no existe ningún tipo de sesgo o interés adicional a la realización de un trabajo netamente académico y de investigación.
Para la realización de este estudio se ha requerido de los datos de consultorio y quirúrgicos del Dr. Esteban Grzone, previo al consentimiento de cada paciente para la ejecución del plan de trabajo que nos llevará a futuras conclusiones.
En la figura 1 podemos evidenciar que a pesar de que existen en el patrón de pacientes evaluados algunos con algún tipo de antecedente patológicos, ninguno de estos se asocia a lesiones tipo celulares anales que es el objeto del presente trabajo.
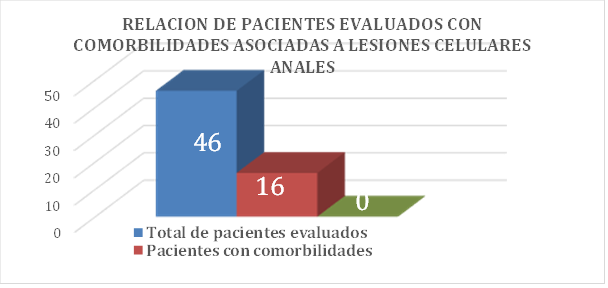
Figura 1. Relación de pacientes con comorbilidades asociadas a lesiones celulares anales
A pesar de que existen factores familiares de cáncer de colon asociados a la población estudiada, ninguno de estos tiene relación con lesiones celulares anales.
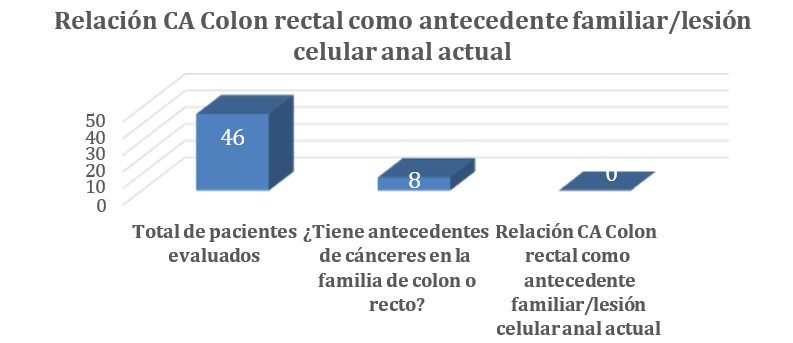
Figura 2. Ca de colon como antecedente familiar asociado a lesiones celulares anales.
El 34 % de los pacientes evaluados se han realizado previamente una colonoscopia, pero solo el 2 % de dichos pacientes presentan lesiones celulares anales.

Figura 3. Relación de pacientes que se han realizado colonoscopia con relación a lesión celular anal
Al estudiar la población total evaluada el 30 % se asocia a promiscuidad, siendo el patrón de evaluación de la anterior, más de 1 pareja sexual en los últimos 6 meses; pero de éstos solo el 7 % se asocian a lesiones celulares anales. Mientras que la población que se denomina con pareja sexual estable, que corresponde al 46 % de la población evaluada, en ellos se encuentra un 19 % con lesiones celulares anales.

Figura 4. Relación promiscuidad asociado a lesión celular anal
De la población total evaluada, el 97 % de los pacientes han tenido relaciones sexuales anales en rol pasivo/recesivo, pero solo el 11 % de estos presentan lesiones celulares anales.
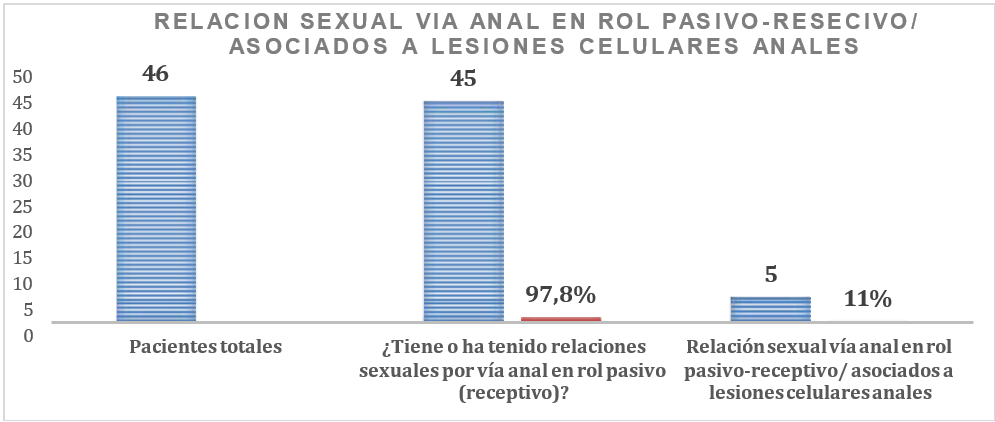
Figura 5. Relación de pacientes que tienen relaciones sexuales anales en rol pasivo / recesivo a lesiones celulares anales
De la población total de pacientes evaluados, el 82 % refieren utilizar método de barrera y el 11 % de estos presentan, lesiones celulares anales; mientras que el 18 % restante refiere no utilizar método de barrera en éstos, el 11 % presenta lesiones celulares anales.
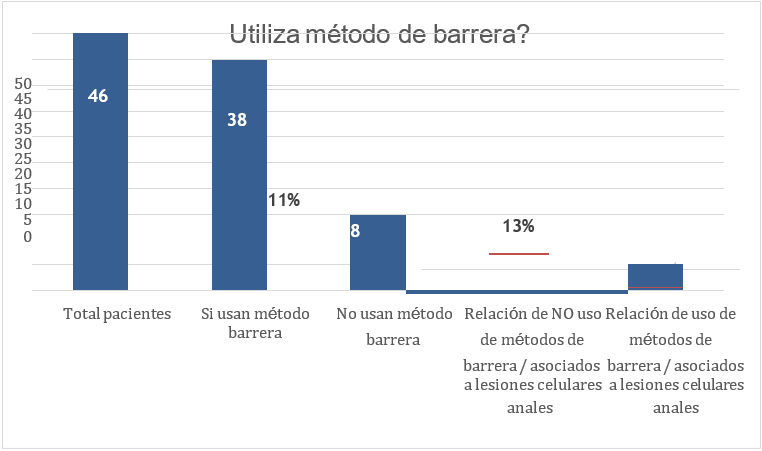
Figura 6. Relación uso método de barrera asociado a lesión celular anal
El 80 % de los pacientes evaluados, refieren convivir con un paciente VIH + en contexto con carga viral indetectable, y dé estos el 17 % presenta lesión celular anal asociada.
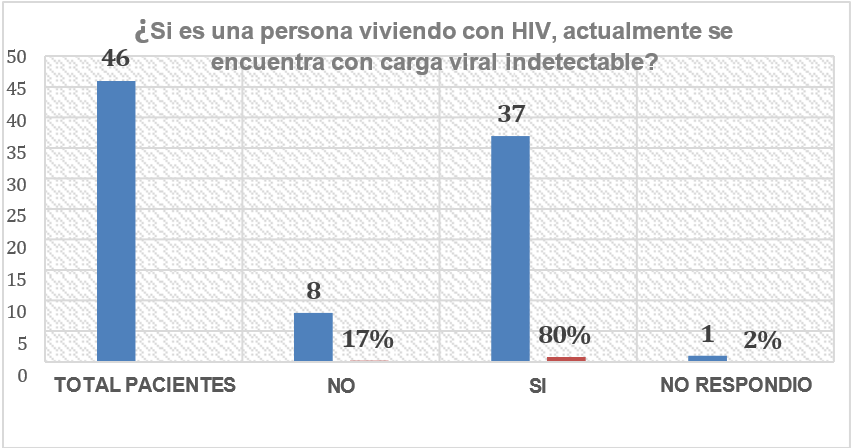
Figura 7. Relación conviviente con paciente hiv + con carga viral indetectable asociado a lesión celular anal
El 33 % de los pacientes evaluados presentaron cambio en el tratamiento para VIH, y de éste porcentaje, el 6,7 % presentaron lesiones celulares anales.

Figura 8. Relación pacientes VIH + con cambio de tratamiento por no ser efectivo o resistencia, asociado a lesiones celulares anales
El 41 % de los pacientes evaluados refieren haber presentado verrugas anales en algún momento de su vida; de éstos el 11 % presentan en la actualidad lesión celular anal.
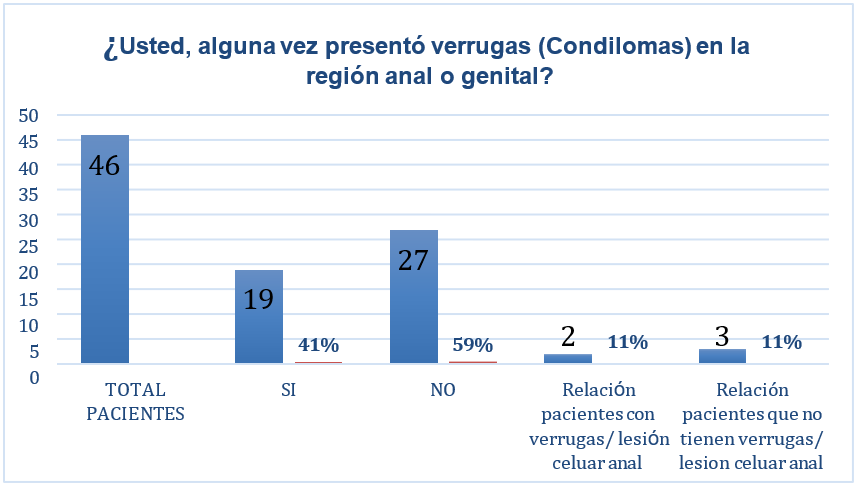
Figura 9. Relación paciente con antecedente de verrugas tipo condilomas anales, asociado a lesión celular anal
El 4 % de los pacientes evaluados refieren haberse colocado la vacuna para hpv; y de éstos el 11 % se relaciona con lesiones celulares anales en la actualidad.
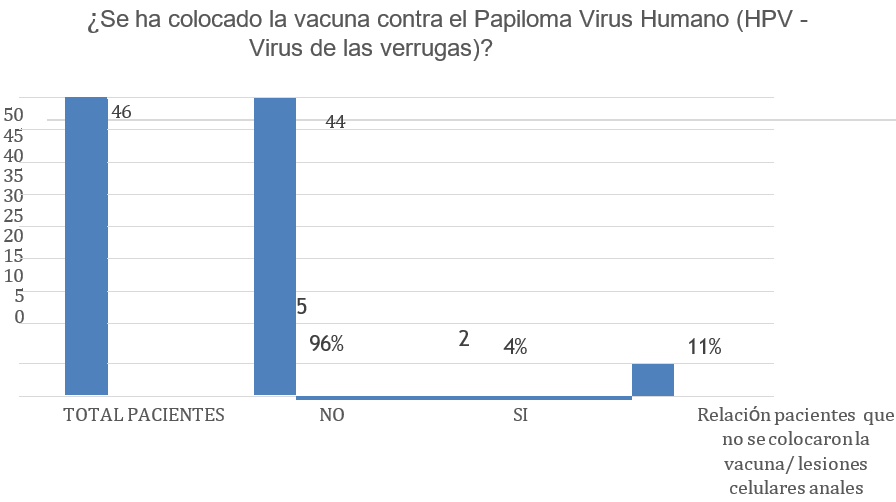
Figura 10. Relación paciente con vacuna para hpv asociado a lesiones celulares anales
El 67 % de los pacientes analizados refieren tener un antecedente previo de enfermedad proctológica; y de éstos solo el 6 % se asocia a lesión celular anal actual.
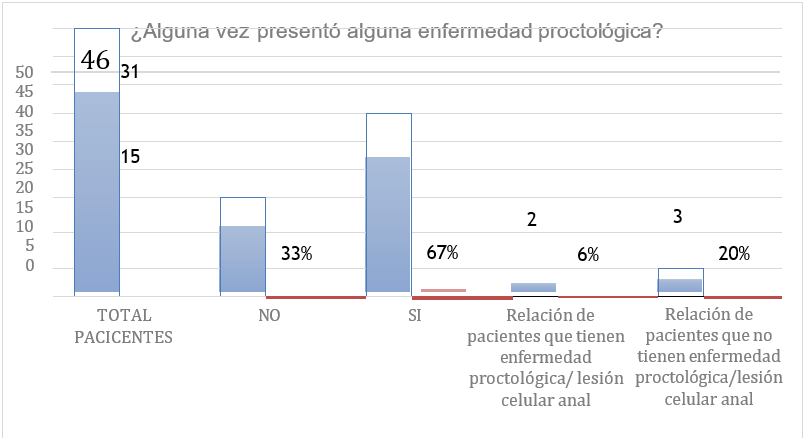
Figura 11. Relación enfermedad proctológica asociada a lesiones celulares anales
DISCUSIÓN
A pesar de que el estudio se realiza con una población específica y relativamente pequeña, se puede evidenciar que existen parámetros que por lo menos en el presente estudio no se encuentra relación o la misma es menor; como lo podemos observar en comorbilidades, antecedentes familiares, estudios previos tipo colonoscopia, o antecedente de enfermedad colo proctológica.(2)
La promiscuidad sigue jugando uno de los papeles más importantes en las lesiones asociadas a cambios celulares, o por lo menos así se puede evidenciar en el presente estudio siendo la de mayor porcentaje.(3)
Siendo el método de barrera el método más seguro de disminuir el número de lesiones celulares asociadas a transmisión sexual, el porcentaje reportado de cambios celulares en pacientes que utilizan este tipo de método no es consecuente con la información de lesiones celulares en estos pacientes, lo que nos permite inferir que o no está íntimamente relacionado o al ser un método de encuesta algunos de los pacientes no son totalmente sinceros con sus respuestas lo que sesga la información obtenida.(10,11)
Existen otros factores que están medianamente relacionados con lesiones celulares y que serían de gran importancia para evaluar o tener en cuenta cuando sospechamos que un paciente podría estar siendo afectado o es gran candidato para lesiones celulares anales, como lo son: el rol pasivo en una relación sexual anal, la convivencia con un paciente positivo para vih y el no tener esquema de vacunación para vph.(2,10)
Finalmente podemos considerar que estudios como el presente nos permiten evaluar factores de cercanía, medianamente comprometidos o sin relación a enfermedades de este tipo. En la consulta coloproctológica tener patrones de referencia como los evaluados este estudio permiten mitigar gastos innecesarios y poder establecer con herramientas más claras a quién sí y a quién no sería importante tomar muestra para lesiones celulares ya que existe una alta posibilidad de presentar cambios.
CONCLUSIONES
Se sugiere una asociación entre el condiloma anal y el cáncer colorectal pero no se ha establecido una relación casual definitiva. Por lo que dicha relación es compleja y requiere más investigación, aunque la evidencia aun es limitada es necesario estar al tanto y tomar medidas preventivas.
CONCLUSIONES
Se sugiere una asociación entre el condiloma anal y el cáncer colorectal pero no se ha establecido una relación casual definitiva. Por lo que dicha relación es compleja y requiere más investigación, aunque la evidencia aun es limitada es necesario estar al tanto y tomar medidas preventivas.
REFERENCIAS BIBLIOGRÁFICAS
1. Benson B. ANAL CARCINOMA. NCCN Clinical Practice Guidelines in Oncology. Pubmed [Internet]. 2022 [citado 2024 Sep 07]. Disponible en: https://pubmed.ncbi.nlm.nih.gov/37308125/
2. Castor Siqueira Freire Viana VR, Carballo FHE. Predictive factors of anastomotic leakage in laparoscopic colorectal surgery. SCT Proceedings in Interdisciplinary Insights and Innovations [Internet]. 2023; 1:165. https://doi.org/10.56294/piii2023165
3. Valido Valdes D, Benítez Falero Y, Junco Sena B, Sánchez Rodríguez Y, Gallardo Romero E. Risk factors for colorectal cancer, a present and a future. AG Salud [Internet]. 2024;2:49. https://doi.org/10.62486/agsalud202449
4. Krishnamoorthy A, Arasaradnam R. Colorectal cancer diagnostic biomarkers: Beyond faecal haemoglobin. Best Pract Res Clin Gastroenterol. Pubmed [Internet]. 2023 [citado 2024 Sep 07]. Disponible en: https://pubmed.ncbi.nlm.nih.gov/37852713/
5. Farin HF, Mosa MH, Ndreshkjana B, Grebbin BM, Ritter B, Menche C. Colorectal Cancer Organoid- Stroma Biobank Allows Subtype-Specific Assessment of Individualized Therapy Responses. Cancer Discov. Pubmed [Internet]. 2023 [citado 2024 Sep 07]. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC10551667/
6. Ionescu VA, Gheorghe G, Bacalbasa N, Chiotoroiu AL, Diaconu C. Colorectal Cancer: From Risk Factors to Oncogenesis. Medicina (Kaunas). Pubmed [Internet]. 2023 [citado 2024 Sep 07]. 59(9). Disponible en: https://pubmed.ncbi.nlm.nih.gov/37763765/
7. Siegel RL, Wagle NS, Cercek A, Smith RA, Jemal A. Colorectal cancer statistics, 2023. CA Cancer J Clin. Pubmed [Internet]. 2023 [citado 2024 Sep 07]. 73(3). Disponible en: https://pubmed.ncbi.nlm.nih.gov/36856579/
8. Ionescu VA, Gheorghe G, Bacalbasa N, Chiotoroiu AL, Diaconu C. Colorectal Cancer: From Risk Factors to Oncogenesis. Medicina (Kaunas). Pubmed [Internet]. 2023 [citado 2024 Sep 07]. 59(9). Disponible en: https://pubmed.ncbi.nlm.nih.gov/37763765/
9. Qaseem A, Harrod CS, Crandall CJ, Wilt TJ. Screening for Colorectal Cancer in Asymptomatic Average-Risk Adults: A Guidance Statement From the American College of Physicians (Version 2). Pubmed [Internet]. 2023 [citado 2024 Sep 07]. 176(8). Disponible en: https://pubmed.ncbi.nlm.nih.gov/37523709/
10. Nurul Avifah Rahman NAR, Mulawardhana P, Wardhani P. Comparison of HPV DNA Screening using menstrual blood collected in sanitary pads versus cervical swabs in women with both single and multiple sexual partners. Salud, Ciencia y Tecnología. 2024; 4:1091. https://doi.org/10.56294/saludcyt20241091
11. Valladares Padrón E, Cala Delgado F, García Aragón O, Martínez Rojas G, Pintado Ramos G. Risk factors associated with some types of cancer in the elderly. Salud, Ciencia y Tecnología - Serie de Conferencias. 2022;1:309. https://doi.org/10.56294/sctconf2022309
FINANCIACIÓN
Los autores no recibieron financiación para el desarrollo de la presente investigación.
CONFLICTO DE INTERESES
Los autores declaran que no existe conflicto de intereses.
CONTRIBUCIÓN DE AUTORÍA
Conceptualización: Mauricio Benavides Perlaza, Esteban Grzona.
Curación de datos: Mauricio Benavides Perlaza, Esteban Grzona.
Análisis formal: Mauricio Benavides Perlaza, Esteban Grzona.
Investigación: Mauricio Benavides Perlaza, Esteban Grzona.
Metodología: Mauricio Benavides Perlaza, Esteban Grzona.
Administración del proyecto: Mauricio Benavides Perlaza, Esteban Grzona.
Recursos: Mauricio Benavides Perlaza, Esteban Grzona.
Software: Mauricio Benavides Perlaza, Esteban Grzona.
Supervisión: Mauricio Benavides Perlaza, Esteban Grzona.
Validación: Mauricio Benavides Perlaza, Esteban Grzona.
Visualización: Mauricio Benavides Perlaza, Esteban Grzona.
Redacción – borrador original: Klender Siqueira de Negreiros, Anibal Danilo Farias.
Redacción – revisión y edición: Klender Siqueira de Negreiros, Anibal Danilo Farias.