Categoría: Health Sciences and Medicine
REPORTE DE CASO
Microscopic polyangiitis, an onset with diffuse alveolar hemorrhage
Poliangitis microscópica, un debut con hemorragia alveolar difusa
Angelo Andy Magallanes Bajaña1, Karen Patricia Loaiza Correa2, Alex Daniel Cabezas Euvin3, Isis Micaela Zambrano Gilces4, Evelyn Patricia Navas Vargas5, Mayra Carolina Cortés Morales6
1Centro de salud Santa Lucía. Guayaquil, Ecuador.
2Universidad Nacional del Chimborazo. Riobamba, Ecuador.
3Universidad Católica Santiago de Guayaquil. Guayaquil, Ecuador.
4Hospital General Monte Sinaí. Guayaquil, Ecuador.
5Pontificia Universidad Central del Ecuador. Quito, Ecuador.
6Universidad Politécnica Estatal de Carchi. Tulcán, Ecuador.
Citar como: Magallanes Bajaña AA, Loaiza Correa KP, Cabezas Euvin AD, Zambrano Gilces IM, Navas Vargas EP, Cortés Morales MC. Microscopic polyangiitis, an onset with diffuse alveolar hemorrhage. Salud, Ciencia y Tecnología - Serie de Conferencias. 2024; 3:1082. https://doi.org/10.56294/sctconf20241082
Enviado: 20-01-2024 Revisado: 02-04-2024 Aceptado: 11-07-2024 Publicado: 12-07-2024
Editor: Dr. William
Castillo-González ![]()
ABSTRACT
Introduction: antineutrophil cytoplasmic antibody (ANCA)-associated vasculitis is a group of complex chronic diseases that cause morbidity, systemic organ damage, therapeutic overload, and risk of relapse. Microscopic polyangiitis (MPA) primarily affects small vessels in the lungs and kidneys, characterized by inflammation that can lead to necrosis of blood vessels, presence of ANCA in the bloodstream, and absence of necrotizing inflammation of the parenchyma in histopathology.
Methods: we present the case of a 58-year-old female patient with hemoptysis, fever, and dyspnea.
Results: laboratory tests show anemia, leukocytosis, positive p-ANCA, hematuria, and proteinuria. The CT scan reveals areas of increased attenuation with a ground-glass pattern and centrilobular nodular opacities occupying the middle lobe and both lower lobes. The patient also tested positive for MPO-ANCA, leading to the diagnosis of ANCA-positive vasculitis, specifically microscopic polyangiitis with pulmonary and renal involvement, pneumonia, and renal insufficiency. She received appropriate medical treatment, resulting in adequate resolution.
Conclusions: microscopic polyangiitis requires interdisciplinary management, which, along with radiological findings, contributes to the early diagnosis and timely treatment of the pathology.
Keywords: Vasculitis; Antineutrophil Cytoplasmic Antibodies; Computed Tomography; Lung Disease.
RESUMEN
Introducción: las vasculitis asociadas a anticuerpos anticitoplasma de neutrófilos (por sus siglas en inglés, ANCA) son un grupo de enfermedades crónicas complejas que causan morbilidad, daño orgánico sistémico, sobrecarga terapéutica y riesgo de recaídas. La poliangitis microscópica (MPA) afecta principalmente a los vasos de pequeño tamaño en pulmones y riñones, caracterizándose por una inflamación que puede producir necrosis de los vasos sanguíneos, con presencia de ANCA en el torrente sanguíneo y ausencia de inflamación necrosante del parénquima en la histopatología.
Métodos: presentamos el caso de una paciente femenina de 58 años, que presenta hemoptisis, fiebre y disnea.
Resultados: se realiza exámenes de laboratorio evidenciando anemia, leucocitos, ANCA P positivos, juntoa hematuria y proteneinuria. La tomografía revela áreas de aumento de la atenuación con patrón en vidrio esmerilado y opacidades nodulares centrolobulillares, ocupando el lóbulo medio y ambos lóbulos inferiores. También, da positivo a ANCA-MPO positivos, con lo que se diagnostica Vasculitis ANCA P positiva, con subtipo poliangitis microscópica, con compromiso pulmonar y renal, neumonía e insuficiencia renal. Recibe el tratamiento médico correspondiente, con una resolución adecuada.
Conclusiones: la poliangitis microscópica requiere un manejo interdisciplinario, la cual permitirá que, junto a los hallazgos radiológicos, se contribuya al diagnóstico precoz de la patología tratamiento oportuno.
Palabras clave: Vasculitis; Anticuerpos Anticitoplasma; Tomografía Computarizada; Enfermedad Pulmonar.
INTRODUCCIÓN
Las vasculitis asociadas a anticuerpos anticitoplasma de neutrófilos (por sus siglas en inglés, ANCA) son un grupo de enfermedades crónicas complejas que causan morbilidad, daño orgánico sistémico, sobrecarga terapéutica y riesgo de recaídas. La llegada de los regímenes inmunosupresores actuales ha transformado estas condiciones de enfermedades fatales a enfermedades crónicas caracterizadas por un ciclo de recaída y remisión. En comparación con la población general, los pacientes con vasculitis asociada a ANCA tienen más probabilidades de informar una baja calidad de vida relacionada con la salud y altos niveles de fatiga, con importantes limitaciones en el funcionamiento físico y en factores biopsicosociales.(1)
Las vasculitis ANCA han demostrado en estudios recientes que, en áreas urbanas del Reino Unido, la poliangitis microscópica (por sus siglas en inglés, MPA) es más común que poliangitis granulomatosa (por sus siglas en inglés, GPA) (13,3 por millón y 8,2 por millón, respectivamente), mientras que en áreas rurales las tasas son menores (11,3 por millón y 5,9 por millón, respectivamente).(2) La incidencia en poblaciones caucásicas es similar en Estados Unidos, Australia y Nueva Zelanda, pero estudios en poblaciones no europeas sugieren una incidencia más baja. Estos datos subrayan la importancia de considerar la ascendencia y la edad al interpretar la epidemiología de las vasculitis ANCA.(3)
El estudio ANCA especialmente el tipo peroxidasa-mieloperoxidasa (por sus siglas en inglés, MPO-ANCA), es fundamental en la vasculitis asociada a ANCA y su diagnóstico. Se ha observado una alta positividad de MPO-ANCA en pacientes con enfermedad pulmonar intersticial (por sus siglas en inglés, EPI) en la práctica clínica.(4) Estudios recientes indican que la positividad de MPO-ANCA podría preceder al desarrollo posterior de MPA en pacientes inicialmente diagnosticados con IIP, particularmente con patrón de neumonía intersticial usual/fibrosis pulmonar idiopática (por sus siglas en inglés, UIP/IPF). A pesar de controversias sobre si los pacientes MPO-ANCA positivos con EPI pero sin otras manifestaciones de vasculitis sistémica deben ser considerados como “vasculitis pulmonar limitada”,(5) pocos estudios han analizado el pronóstico de todos los pacientes MPO-ANCA positivos con EPI, incluyendo aquellos con IIP y MPA.
PRESENTACIÓN DEL CASO
Se trata de una paciente femenina, de 58 años con antecedentes de hipertensión arterial e insuficiencia renal crónica que acide por presentar hemopstisis, fiebre y disnea progresiva la cual requiere manejo por el servicio de terapia intensiva. Se realiza exámenes de laboratorio evidenciando leucocitos 13000 u/dL, neutrófilos 92 %, hemoglobina 7g/dL, PCR 175 g/dL, creatinina 2,7 g/dL; en el examen de orina se evidencia hematíes 23/campo, leucocitos 15/campo y proteínas 150 mg/dL. El primer día de hospitalización se realizó una radiografía portátil de tórax (figura 1), evidenciando opacidades alveolointersticiales difusas bilaterales de predominio en lóbulo medio derecho e inferiores de ambos lados.

Figura 1. Radiografía portátil de tórax que evidencian opacidades alveolo intersticiales difusas bilaterales de predominio en lóbulo medio derecho e inferiores de ambos lados
Se realizó una tomografía computarizada de tórax (figura 2) donde se observan áreas de aumento de la atenuación con patrón en vidrio esmerilado y opacidades nodulares centrolobulillares, ocupando el lóbulo medio y ambos lóbulos inferiores; también, áreas de atenuación con tendencia a la consolidación sobre todo en el aspecto posterior de lóbulos inferiores.
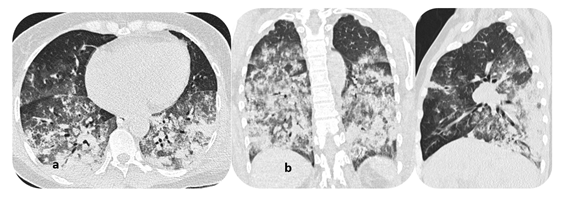
Figura 2. Tomografía computarizada de alta resolución de tórax, en sus cortes axial (a), coronal (b) y sagital(c), donde se evidencian opacidades alveolo intersticiales difusas bilaterales de predominio en lóbulo medio derecho e inferiores de ambos lados
De forma complementaria se realiza prueba de anticuerpos con resultados positivos para ANCA-P, Anti PR 3,56 y ANTI MPO 81,4. Se realizó una fibrobroncoscopía evidenciando presencia de líquido hemático y coágulos; el cultivo de secreción bronquial reveló la presencia de Staphylococcous Aureus. Con los datos mencionados se establece el diagnóstico de Vasculitis ANCA P positiva, con subtipo poliangitis microscópica, con compromiso pulmonar y renal, neumonía e insuficiencia renal. El paciente se mantuvo 15 días hospitalizado, de los cuales estuvo 11 días en la unidad de cuidados intensivos; recibió tratamiento con metilprednisolona y rituximab y antibioticoterapia con piperazilina + tazobactam y levofloxacino; requirió tres transfusiones de paquetes globulares y tres sesiones de diálisis durante su hospitalización. Se da el alta y posteriormente se realiza control con radiografía de tórax de control a los 40 días del alta y una tomografía de tórax de alta resolución a los 6 meses evidenciando resolución completa de infiltrados y una banda pleuroparenquimatosos en base pulmonar derecha de tipo secuelar.
DISCUSIÓN
Según lo establecido en la Conferencia de Consenso Internacional de Chapel Hill Revisada de 2012 (CHCC), la vasculitis es un proceso heterogéneo caracterizado por inflamación sistémica de los vasos sanguíneos, que resulta en alteraciones isquémicas o hemorrágicas, dependiendo del vaso afectado.(6)
De acuerdo con la Nomenclatura de CHCC de 2012, el enfoque utilizado más ampliamente para clasificar la vasculitis primaria se basa en el tipo predominante de vasos afectados: vasculitis de vasos de gran tamaño (aorta y sus ramas principales), vasculitis de vasos de tamaño medio (arterias viscerales principales) y vasculitis de vasos pequeños (capilares, vénulas y arteriolas).(6)
La vasculitis asociada ANCA (VAA) es un grupo heterogéneo de vasculitis sistémicas que predominantemente afectan a vasos pequeños, incluyendo la granulomatosis con poliangitis (GPA), la poliangitis microscópica (MPA), y la granulomatosis eosinofílica con poliangitis (EGPA).(7) Su asociación puede ser con ANCA contra mieloperoxidasa (MPO) o proteinasa 3 (PR3), aunque pueden presentarse casos de vasculitis asociada a ANCA-negativos, especialmente en EGPA y ocasionalmente en GPA. A pesar de la disponibilidad de múltiples criterios de clasificación para VAA, el diagnóstico diferencial entre GPA y MPA a veces es poco confiable, resultando ocasionalmente en una clasificación como “no clasificable”.(8)
Las diferentes especificidades de ANCA se han asociado con la extensión y gravedad de la enfermedad, el riesgo de recaída, la respuesta al tratamiento y el pronóstico del paciente, lo que ha llevado a algunos autores a proponer una clasificación basada en el “perfil de autoanticuerpos” como “PR3-ANCA”, “MPO-ANCA” o enfermedad “seronegativa”.(9)
La poliangitis microscópica (MPA) afecta principalmente a los vasos de pequeño tamaño en pulmones y riñones, caracterizándose por una inflamación que puede llegar a producir necrosis de los vasos sanguíneos, con presencia de ANCA en el torrente sanguíneo y ausencia de inflamación necrosante del parénquima en la histopatología. La prevalencia de MPA varía entre países, con una incidencia anual estimada de 18,2 casos por millón en Japón y 6,5 casos por millón en Europa. La edad media al diagnóstico es de 69 años en Japón y 60 años en el Reino Unido, sin predominio de género.(10)
Las vasculitis asociadas a ANCA (VAA) se caracterizan por inflamación endotelial de la microvasculatura, la cual conduce a inflamación extracelular, con daño progresivo, destrucción tisular, fibrosis y pérdida de la función del tejido. En la granulomatosis con poliangitis (GPA) y la poliangitis microscópica (MPA), se pierde la tolerancia inmunológica hacia las proteínas de los neutrófilos PR3 o MPO, generando ANCA activadores de dichas células; estos neutrófilos activados se localizan en los lechos microvasculares vulnerables, donde predisponen lesiones y liberan autoantígenos, iniciando una respuesta de células T efectoras que inducen el daño.(11)
La MPA es un síndrome clínico patológico con compromiso pulmonar y renal, caracterizado por capilaritis alveolar, cuyo infiltrado por neutrófilos conlleva a hemorragia alveolar y glomerulonefritis necrotizante. Cínicamente se expresa con disnea y hemoptisis.(12)
Radiológicamente, la principal manifestación de la MAP es la hemorragia alveolar difusa (HAD) secundaria a capilaritis pulmonar, variando desde hallazgos incidentales en imágenes o lavado broncoalveolar hasta insuficiencia respiratoria aguda potencialmente mortal. En la TCAR presentan patrones que consisten en signos de alveolitis hemorrágica con áreas de opacidades en vidrio deslustrado de distribución centrolobulillar, que pueden ser focales, bilaterales o parcheadas.(13)
Se puede observar hallazgos asociados como bronquiolitis, engrosamiento de pared bronquial y bronquiectasias. El patrón histológico predominante es la vasculitis necrotizante no granulomatosa de pequeños vasos. (14)
El paciente que se ha presentado, presenta una clínica muy sugestiva de un trastorno que compromete el pulmón y riñón, la que junto a los hallazgos tomográficos y de laboratorio nos dan el diagnóstico definitivo.
La poliangitis microscópica muestra un patrón radiológico con una variedad de presentaciones que no se pueden considerar patonogmónicas. Es por tal motivo que la correlación de datos clínicos, de laboratorio y patologías, junto con los hallazgos radiológicos pueden contribuir al diagnóstico precoz y correcto de la vasculitis pulmonar.
CONCLUSIONES
La poliangitis microscópica (MPA) afecta los vasos pequeños pulmonares y renales. La correlación precisa de los datos clínicos, de laboratorio y de imágenes es fundamental para un diagnóstico temprano y adecuado. Esta integración de evaluaciones permite personalizar el tratamiento, lo cual es esencial para mejorar el pronóstico y la calidad de vida de los pacientes con MPA.
REFERENCIAS
1. Basu N, McClean A, Harper L, Amft EN, Dhaun N, Luqmani RA, et al. The characterisation and determinants of quality of life in ANCA associated vasculitis. Ann Rheum Dis. 2014;73:207-211. https://doi.org/10.1136/annrheumdis-2012-202750.
2. Pearce F, Lanyon P, Grainge M, Shaunak R, Mahr AD, Hubbard RB, et al. Incidence of ANCA-associated vasculitis in a UK mixed ethnicity population. Rheumatology (Oxford). 2016 Sep;55(9):1656-63.
3. Watts RA, Robson J. Introduction, epidemiology and classification of vasculitis. Best Pract Res Clin Rheumatol. 2018 Feb;32(1):3-20. doi: 10.1016/j.berh.2018.10.003.
4. Flint J, Morgan MD, Savage CO. Pathogenesis of ANCA-associated vasculitis. Rheum Dis Clin North Am. 2010;36:463-77.
5. Katsumata Y, Kawaguchi Y, Yamanaka H. Interstitial lung disease with ANCA-associated vasculitis. Clin Med Insights Circ Respir Pulm Med. 2015;9(Suppl 1):51-6.
6. Jennette JC, Falk RJ, Bacon PA, Basu N, Cid MC, Ferrario F, et al. 2012 revised International Chapel Hill Consensus Conference Nomenclature of Vasculitides. Arthritis Rheum. 2013;65:1-11.
7. Nakazawa D, Masuda S, Tomaru U, Ishizu A. Pathogenesis and therapeutic interventions for ANCA-associated vasculitis. Nat Rev Rheumatol. 2019; 15:91-101.
8. Kallenberg CG. Key advances in the clinical approach to ANCA-associated vasculitis. Nat Rev Rheumatol. 2014;10:484-93.
9. Corral-Gudino L, González-Vázquez E, Calero-Paniagua I, et al. The complexity of classifying ANCA-associated small-vessel vasculitis in actual clinical practice: data from a multicenter retrospective survey. Rheumatol Int. 2020; 40:303-11.
10. Nilsen AT, Karlsen C, Bakland G, et al. Increasing incidence and prevalence of ANCA-associated vasculitis in Northern Norway. Rheumatology (Oxford). 2019;20:pii: kez597.
11. Kitching AR, Anders HJ, Basu N, et al. ANCA-associated vasculitis. Nat Rev Dis Primers. 2020;6:71. https://doi.org/10.1038/s41572-020-0204-y.
12. Yamagata M, Ikeda K, Tsushima K, Iesato K, Abe M, Ito T, Kashiwakuma D, Kagami S, Iwamoto I, Nakagomi D, Sugiyama T, Maruyama Y, Furuta S, Jayne D, Uno T, Tatsumi K, Nakajima H. Prevalence and Responsiveness to Treatment of Lung Abnormalities on Chest Computed Tomography in Patients With Microscopic Polyangiitis: A Multicenter, Longitudinal, Retrospective Study of One Hundred Fifty Consecutive Hospital-Based Japanese Patients. Arthritis Rheumatol. 2016 Mar;68(3):713-23. doi: 10.1002/art.39475.
13. Casal A, Pereiro T, Valdés L. Pulmonary vasculitis: An update. Arch Bronconeumol (Engl Ed). 2018 Aug;54(8):407-408. English, Spanish. doi: 10.1016/j.arbres.2017.11.008.
14. Jennette JC, Falk RJ. Small-vessel vasculitis. N Engl J Med. 1997;337:1512-1523
FINANCIACIÓN
Los autores no recibieron financiación para el desarrollo de la presente investigación.
CONFLICTO DE INTERESES
Los autores declaran que no hay conflictos de intereses.
CONTRIBUCIÓN DE AUTORÍA
Conceptualización: Angelo Andy Magallanes Bajaña, Karen Patricia Loaiza Correa.
Análisis formal: Angelo Andy Magallanes Bajaña, Alex Daniel Cabezas Euvin.
Investigación: Angelo Andy Magallanes Bajaña, Isis Micaela Zambrano Gilces, Evelyn Patricia Navas Vargas.
Redacción-borrador original: Angelo Andy Magallanes Bajaña, Karen Patricia Loaiza Correa, Mayra Carolina Cortés Morales.
Redacción-revisión y edición: Angelo Andy Magallanes Bajaña, Karen Patricia Loaiza Correa.